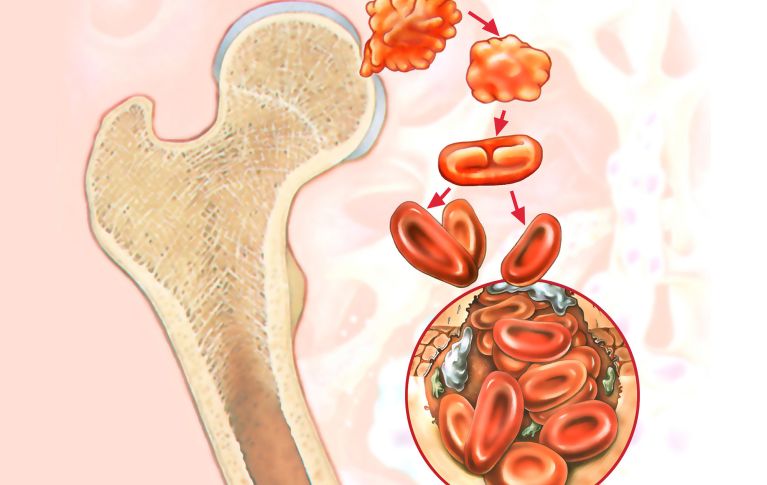
Spendeinformationen für verwandte Spenderinnen und Spender von Blutstammzellen
1. Vorwort
Liebe Spenderin, Lieber Spender,
Sie oder Ihr Kind sind jetzt konkret in die Spendersuche für ein Familienmitglied einbezogen, welches eine Blutstammzelltransplantation benötigt.
Mit den vorliegenden Spendeinformationen möchten wir Ihnen einen umfassenden Einblick in die Hintergründe und Abläufe einer Spende geben. Gleichzeitig sollen sie dazu beitragen, mögliche Unsicherheiten oder offene Fragen zu klären.
Bitte beachten Sie, dass es sich um allgemeine Hinweise handelt. Je nach zuständigem Zentrum können einzelne Abläufe geringfügig abweichen.
Sollten im Zusammenhang mit der Blutstammzellspende noch weitere Fragen auftauchen, zögern Sie nicht, Ihre zuständige medizinische Ansprechpartnerin oder Ihren zuständigen medizinischen Ansprechpartner zu kontaktieren.
PD Dr. med. Jörg Halter, Präsident SBST (Swiss Blood Stem Cell Transplantation and Cellular Therapy)
2. Grundlagen zur Blutstammzellspende
Was sind Stammzellen?
Der Begriff «Stammzellen» gilt sowohl für die embryonalen Stammzellen als auch für die adulten Stammzellen.
Embryonale Stammzellen sind Ursprungszellen, die – wie der Name schon sagt – in jedem Embryo zu finden sind. Sie sind noch nicht spezialisiert und haben die herausragende Eigenschaft, sich zu ganz unterschiedlichen Zellen und Gewebearten weiterzuentwickeln.
Adulte Stammzellen sind diejenigen Stammzellen, die sich nach der Geburt im menschlichen Körper befinden. Sie haben das Potenzial, sich zu bestimmten spezialisierten Gewebetypen zu entwickeln.
Was sind Blutstammzellen?
Blutstammzellen, auch hämatopoietische Stammzellen genannt, sind eine Form der adulten Stammzellen. Sie sind verantwortlich für die Bildung aller Blutzellen (rote und weisse Blutkörperchen sowie Blutplättchen). Ist die Blutbildung gestört, können zu viele, zu wenige und/oder entartete Blutzellen entstehen. Somit ist je nach Störung die Erfüllung der spezifischen Aufgaben der Blutzellen nicht mehr gewährleistet.
Im Zusammenhang mit der Blutstammzellspende geht es nie um embryonale, sondern ausschliesslich um hämatopoietische (blutbildende) Stammzellen.
Wo befinden sich Blutstammzellen im Körper?
Blutstammzellen befinden sich hauptsächlich im Knochenmark und bilden dort die eigentlichen Blutzellen. In geringem Ausmass sind Blutstammzellen auch im peripheren Blut (Blutkreislauf) vorhanden. Das blutbildende Knochenmark befindet sich bei Erwachsenen vor allem im Schädel und im Stammskelett (Beckenknochen, Rippen und Wirbelkörper).
Wichtig: Das Knochenmark ist nicht zu verwechseln mit dem Rückenmark. Eine Knochenmarkspende kann deshalb in keinem Fall zu einer Verletzung des Rückenmarks führen.
Was sind HLA-Antigene?
Das HLA-System (humane Leukozyten-Antigene) ist die Bezeichnung für ein System von Oberflächenantigenen, die auf den Zellen vieler Gewebe vorkommen und sich besonders gut auf den weissen Blutkörperchen (Leukozyten) nachweisen lassen. Diese Gewebemerkmale besitzen eine zentrale Funktion für das Immunsystem und sind wichtig bei der Unterscheidung zwischen «eigen» und «fremd». Sie werden je zur Hälfte von der Mutter und dem Vater vererbt. Bei ihrer Zusammensetzung ergeben sich Milliarden verschiedener Kombinationen.
Warum müssen Gewebemerkmale übereinstimmen?
Die Übereinstimmung der Gewebemerkmale zwischen Spendenden und Empfängerinnen und Empfängern (= Patienten) ist für das Gelingen einer Blutstammzelltransplantation entscheidend. Sind die Unterschiede zu gross, besteht die Gefahr, dass die transplantierten Spenderzellen im Körper der Empfängerin oder des Empfängers heftige Abstossungsreaktionen auslösen. Eine solche Immunreaktion wird Transplantat-gegen-Wirt-Erkrankung (engl. Graft-versus-Host-Disease, GvHD) genannt. Umgekehrt steigt auch die Gefahr, dass die transplantierten Zellen vom Körper der Empfängerin oder des Empfängers abgestossen werden.
Unterschiede in den Blutgruppen spielen für eine Blutstammzelltransplantation eine untergeordnete Rolle.
Sie wurden aufgrund Ihrer HLA-Merkmale ausgewählt, Blutstammzellen für eine verwandte erkrankte Person zu spenden. Die von Ihnen gespendeten Zellen werden ausschliesslich für die Transplantation der betreffenden Patientin oder des Patienten verwendet.
Welche Menschen benötigen eine Blutstammzellspende?
Es sind Patientinnen oder Patienten, die an einer lebensbedrohlichen Blutkrankheit leiden und für die die Überlebenschancen ohne Transplantation sehr gering sind.
siehe Kapitel «Empfängerinnen und Empfänger von Blutstammzellen»
Wer kann Spenderin, Spender werden?
Man unterscheidet zwischen verwandten und unverwandten Spenderinnen und Spendern. Bei Geschwistern ist aufgrund der Erbfaktoren die Chance einer Gewebeverträglichkeit höher als bei nicht verwandten Personen. Mit einer Wahrscheinlichkeit von 20 – 30% lässt sich innerhalb der Familie – vor allem bei Geschwistern – eine identische Spenderin, einen identischen Spender finden. Seit einigen Jahren ist es in gewissen Fällen auch möglich, dass halbidentische Familienmitglieder für eine sogenannte haploidentische Transplantation infrage kommen.
Wenn innerhalb der Familie keine passende Spenderin, kein passender Spender gefunden werden kann, wird die Suche nach einer unverwandten Spenderin oder einem unverwandten Spender in die Wege geleitet.
Welche Spendearten gibt es?
Es gibt zwei unterschiedliche Spendearten für die Entnahme von Blutstammzellen:
Bei der Spende von peripheren Blutstammzellen werden die Zellen mittels Zellseparator aus dem Blut entnommen. Damit die Blutstammzellen in genügender Menge im Blutkreislauf vorhanden sind, müssen einige Tage vor der Spende Wachstumsfaktoren verabreicht werden.
siehe Kapitel «Spende von peripheren Blutstammzellen»
Bei der Knochenmarkspende wird das Knochenmark direkt aus dem Beckenkamm entnommen.
siehe Kapitel «Knochenmarkspende»
Heute erfolgen mehr als 90% aller Blutstammzellspenden peripher – weniger als 10% sind Knochenmarkentnahmen.
Ist die Blutstammzellspende gefährlich?
Die angewandten Entnahmetechniken sind sehr sichere und etablierte Methoden. Die Spende kann in gewissen Fällen Nebenwirkungen mit sich bringen, die in der Regel jedoch kurzfristig sind.
siehe Kapitel «Spende von peripheren Blutstammzellen» / «Knochenmarkspende»
Um allfällige Risiken für eine Spende möglichst auszuschliessen, wird Ihr Gesundheitszustand vor der Spende genau abgeklärt.
Welche ethischen Prinzipien gelten bei der Blutstammzellspende?
Die Blutstammzellspende basiert auf den Prinzipien:
- Unentgeltlichkeit: Niemand erhält einen finanziellen Vorteil durch eine Spende. Spesen werden erstattet.
- Freiwilligkeit: Die Spenderin oder der Spender kann das Einverständnis jederzeit widerrufen.
3. Familientypisierung
Wie erfahre ich, dass ich eine potentielle Spenderin, ein potentieller Spender bin?
Wenn eine Person aufgrund einer schweren Krankheit eine Transplantation von Blutstammzellen benötigt, werden die Familienmitglieder kontaktiert und gefragt, ob sie zu einer Blutstammzellspende für ihren Verwandten bereit wären. Für die Spende von Blutstammzellen gilt das Prinzip der Freiwilligkeit und Ihr Entscheid zur Spende muss ohne äusseren Druck erfolgen. Falls Sie grundsätzlich mit einer Spende einverstanden sind, werden Ihnen einige Fragen zu Ihrem Gesundheitszustand gestellt.
Was bedeutet «Familientypisierung»?
Wenn Sie zu einer Blutstammzellspende bereit sind und keine prinzipiellen Ausschlusskriterien vorhanden sind, wird bei Ihnen und bei jedem anderen in Frage kommenden Familienmitglied eine Gewebetypisierung zur Bestimmung der HLA-Antigene durchgeführt. Diese sogenannte Familientypisierung wird gemacht, um den am besten passenden Spender zu finden. Die Typisierungen erfolgen anhand einer Blut-, Speichel-, oder Schleimhautprobe (Abstrich mit Teststäbchen).
Welches sind die nächsten Schritte, falls ich als Spenderin oder Spender in Frage komme?
Wenn Sie aufgrund Ihrer HLA-Typisierung als Spenderin oder als Spender in Frage kommen, werden Sie durch das Zentrum kontaktiert, in welchem die Patientin oder der Patient behandelt und betreut wird. In der Schweiz sind dies die Universitätsspitäler Basel, Genf und Zürich sowie das Kinderspital Zürich.
Sie werden vom Zentrum über die weiteren Schritte informiert. Dazu gehört auch die Terminplanung für die notwendigen Untersuchungen und Abklärungen vor der Spende und für die Spende selbst. Soweit möglich werden bei der Planung die Bedürfnisse der Spenderin oder des Spenders berücksichtigt.
Welches sind die nächsten Schritte, falls mein Kind als Spenderin, als Spender in Frage kommt?
Als gesetzliche Vertreterin, als gesetzlicher Vertreter Ihres Kindes oder Jugendlichen unter 18 Jahren werden Sie durch das Zentrum kontaktiert, in welchem die Patientin oder der Patient behandelt und betreut wird. In der Schweiz sind dies die Universitätskliniken Basel, Genf und Zürich, sowie das Kinderspital Zürich. Sie werden gefragt, ob Sie damit einverstanden sind, dass Ihr Kind Blutstammzellen spenden darf. Selbstverständlich wird Ihr Kind, sobald dies altershalber möglich ist, massgebend in diese Entscheidung mit einbezogen. Auch bei Kindern und Jugendlichen gilt für die Spende von Blutstammzellen das Prinzip der Freiwilligkeit, und der Entscheid zu Spende muss ohne äusseren Druck erfolgen. Falls Sie und Ihr Kind sich für die Spende entscheiden, werden Sie vom zuständigen Zentrum über die weiteren Schritte informiert. Dazu gehört auch die Terminplanung für die notwendigen Untersuchungen und Abklärungen vor der Spende und für die Spende selbst. Soweit möglich, werden dabei Ihre und die Bedürfnisse Ihres Kindes berücksichtigt. Als gesetzliche Vertretung werden Sie Ihr Kind bei allen weiteren Schritten während der Vorbereitung und der Spende begleiten, und alle nötigen Dokumente müssen von Ihnen unterschrieben werden.
Was muss ich von nun an beachten?
Ab dem jetzigen Zeitpunkt bitten wir Sie, Folgendes zu beachten
- melden Sie allfällige neue Krankheiten und/oder dringende Operationen Ihrer Ansprechperson im Entnahmezentrum;
- besprechen Sie Reisepläne in Risikoländer (z.B. Malariagebiete) mit Ihrer Ansprechperson im Entnahmezentrum. Ferien im üblichen Mass in Nicht-Risikoländer sind möglich;
- spenden Sie kein Blut mehr.
4. Medical Check vor der Spende
Wo finden die medizinischen Vorabklärungen statt?
Die medizinischen Abklärungen vor einer Spende, sowie die Blutstammzellspende selbst, finden in einem der drei schweizerischen Entnahmezentren in den Universitätskliniken Basel, Genf oder Zürich statt. Bei einer Spende zwischen Verwandten werden die Abklärungen in der Regel im gleichen Spital durchgeführt, in dem sich auch das Transplantationszentrum befindet.
Bei Kindern und Jugendlichen bis zum 18. Altersjahr finden die Abklärungen im Kinderspital oder auf einer pädiatrischen Abteilung der oben genannten Kliniken statt.
Wie lange dauert der Medical Check?
Für die medizinischen Abklärungen sollten Sie einen Tag einrechnen.
Wer ist meine Ansprechperson?
Während der ganzen Vorbereitungsphase auf die Spende werden Sie von einer Ärztin, einem Arzt respektive einer ausgebildeten Fachperson des Entnahmezentrums betreut. Die medizinischen Abklärungen erfolgen durch eine Ärztin, die nicht gleichzeitig die Patientin, den Patienten betreut. Dadurch kann es nicht zu Interessenskonflikten kommen.
Was beinhaltet der Medical Check?
Um Ihre Gesundheit wie auch die der Empfängerin oder des Empfängers nicht zu gefährden und um Ihre Spendetauglichkeit zu ermitteln, ist eine gründliche medizinische Abklärung notwendig. Diese umfasst:
- ausführliches Informationsgespräch;
- ausführliches Gespräch zu Ihrer medizinischen Vorgeschichte und zu möglichen Risikofaktoren;
- Ausfüllen eines medizinischen Fragebogens;
- körperliche Untersuchung;
- Kontrolltypisierung zur Bestätigung der HLA Merkmale;
- Verschiedene Laboranalysen zur Erkennung der wichtigsten übertragbaren Infektionskrankheiten wie z.B. Hepatitis B, C und E, HIV, Syphilis, Cytomegalie;
- Blutgruppenbestimmung und bei Frauen im gebärfähigen Alter ein Schwangerschaftstest;
- bei Bedarf weitere Untersuchungen wie z.B. EKG;
- psychologisches Gespräch
Selbstverständlich dürfen Sie die Untersuchungsresultate jederzeit einsehen.
Was beinhaltet das Informationsgespräch?
Sie werden ausführlich über die weiteren Untersuchungen sowie über die Vorbereitung und den Ablauf einer Blutstammzellspende informiert. Die beiden verschiedenen Arten der Blutstammzellspende und die möglichen Risiken und Nebenwirkungen werden Ihnen erklärt. Grundsätzlich lässt sich eine Transplantation mit Blutstammzellen von beiden Spendearten (Knochenmark oder peripher) durchführen. Je nach Krankheit der Empfängerin oder des Empfängers wird aus medizinischen Gründen die eine oder andere Spendeart bevorzugt.
Warum wird im Informationsgespräch speziell auf die psychische Belastung hingewiesen?
Eine Spende für ein Familienmitglied kann psychisch sehr belastend sein. Zusätzlich zu den Sorgen um den Gesundheitszustand der erkrankten Person können viele Fragen auftauchen, wie zum Beispiel: «Wird meine Spende meinem Bruder, meiner Schwester das Leben retten?», «Wie gehe ich damit um, wenn bei der verwandten Person nach meiner Spende Komplikationen auftreten oder die Krankheit trotz der Spende nicht geheilt werden kann – die Patientin, der Patient vielleicht sogar stirbt?»
Sobald Sie bemerken, dass solche oder ähnliche Fragen Sie belasten, zögern Sie nicht, dies mit Ihrer Ansprechperson im Entnahmezentrum zu besprechen. Falls nötig, haben Sie jederzeit die Möglichkeit und das Anrecht auf eine professionelle psychologische Betreuung.
Weshalb findet während der Vorabklärungen ein psychologisches Gespräch statt?
Gemäss Transplantationsverordnung ist gesetzlich vorgeschrieben, dass eine unabhängige Instanz die Freiwilligkeit und Unentgeltlichkeit der Spende prüfen muss. Deshalb kann zusätzlich ein Gespräch mit einer psychologischen Fachperson durchgeführt werden. Anlässlich dieses Gesprächs, oder in einer Besprechung mit Ihrer Ansprechperson des Entnahmezentrums, wird insbesondere auch auf die psychische Belastung und die möglichen psychischen Folgen durch eine Blutstammzellspende für eine verwandte Person eingegangen.
Bei Spenden von Kindern und Jugendlichen wird in der Regel zusätzlich die kantonale Ethikkommission involviert.
Wann muss ich mich verbindlich für eine Spende entscheiden? Ist dieser Entscheid unwiderruflich?
Grundsätzlich haben Sie jederzeit das Recht, Ihre Bereitschaft zur Blutstammzellspende zu widerrufen: Ein medizinischer Eingriff darf nie gegen den Willen der betroffenen Person vorgenommen werden!
Nachdem anlässlich des Medical Check Ihre Eignung für die Blutstammzellspende festgestellt wurde, werden Sie gebeten, Ihr Einverständnis schriftlich abzugeben. Juristisch betrachtet handelt es sich bei der Entnahme von Blutstammzellen um einen medizinischen Eingriff. Sie müssen mit Ihrer Unterschrift bezeugen, dass Sie verstanden haben, worum es geht, und dass Sie mit diesem Eingriff einverstanden sind. Bei Minderjährigen müssen die gesetzlichen Vertreter die Einverständniserklärung unterschreiben.
Sollten Sie nach diesem Zeitpunkt Ihre Meinung ändern, ergeben sich keine Nachteile für Sie. Jedoch sind bei der Patientin oder beim Patienten, sofern die vorbereitende Chemo- und evtl. Radiotherapie bereits fortgeschritten oder abgeschlossen ist, schwerwiegende Gesundheitsschäden bis hin zum Tod möglich, wenn keine Blutstammzellen transfundiert werden können.
Deshalb ist es wichtig, frühzeitig alle Gründe für oder gegen eine Spende abzuwägen, um daraufhin einen (verbindlichen) Entscheid fällen zu können.
Wie gross ist das Risiko, dass die Spende im letzten Moment vom Transplantationsteam abgesagt wird?
Auch wenn dies nicht oft geschieht, ist es dennoch wichtig, diese Möglichkeit nicht ganz ausser Acht zu lassen. Mache Spenderinnen und Spender bereiten sich physisch und psychisch intensiv auf die Spende vor und können auf eine plötzliche Absage enttäuscht reagieren. Eine Absage kann vorübergehend oder definitiv sein.
Die Absage einer Blutstammzellentnahme kann verschiedene Gründe haben wie z.B.:
- der Gesundheitszustand der Patientin oder des Patienten hat sich verschlechtert, sodass eine Transplantation zum aktuellen Zeitpunkt nicht möglich ist;
- die Patientin oder Patient hat auf alternative Behandlungsmethoden überraschend positiv reagiert, was eine Transplantation zum aktuellen Zeitpunkt überflüssig macht.
Wann soll ich meinen Arbeitgeber bezüglich voraussichtlicher Dauer meiner Arbeitsunfähigkeit informieren?
Die Termine für die Entnahme werden üblicherweise bereits beim ersten telefonischen Kontakt zwischen Ihnen und dem Entnahmezentrum besprochen und festgelegt. Anschliessend ist es sinnvoll, den Arbeitgeber zu informieren.
Die Dauer der allfälligen Arbeitsunfähigkeit ist von der Spendeart abhängig.
siehe Kapitel «Spende von peripheren Blutstammzellen» / «Knochenmarkspende»
Wann und wem muss ich gesundheitliche Veränderungen vor der Spende melden?
Die Übertragung einer Infektionskrankheit, die in Ihrem Blut vorhanden sein könnte, bedeutet für die Empfängerin, den Empfänger ein beträchtliches Risiko. Bitte wenden Sie sich in folgenden Fällen unbedingt sofort an Ihre Ansprechperson im Entnahmezentrum:
- falls Sie unerwartete Reisen/Auslandaufenthalte bis zur Spende planen müssen;
- falls Sie in den Tagen vor der Spende krank werden (Fieber, Erkältung, Husten ect.) und/oder neue Medikamente einnehmen müssen;
- falls Sie in Ihrem Umfeld in Kontakt mit infektiösen Krankheiten kommen;
- falls bis zur Blutstammzellspenden dringende zahnärztliche Eingriffe anstehen.
Bitte informieren Sie bei unvorhergesehenen Ereignissen inkl. Unfällen unverzüglich Ihre Ansprechpartner im Entnahmezentrum. Es kann vorkommen, dass in gewissen Fällen wegen Krankheit der Spenderin oder des Spenders eine Transplantation verschoben werden muss, um Spender und/oder Empfängerin nicht zu gefährden.
5. Spende von peripheren Blutstammzellen
Wie läuft die Spende von peripheren Blutstammzellen ab?
Fünf Tage vor Entnahme peripherer Blutstammzellen (Peripheral Blood Stem Cells, PBSC) beginnt die sogenannte Mobilisierung Ihrer Blutstammzellen mit der ersten Injektion von Wachstumsfaktoren.
Die Spende erfolgt im verantwortlichen Entnahmezentrum (Basel, Genf, Zürich oder bei Kindern und Jugendlichen im Kinderspital Zürich oder Basel sowie auf der pädiatrischen Abteilung des Universitätspitals in Genf), dauert einen Tag und wird in der Regel ambulant durchgeführt.
Über einen Venenkatheter wird Blut entnommen und zu einem Zellseparator geführt. In diesem Gerät werden die Blutstammzellen selektiv aus Ihrem Blut getrennt und in einem Beutel gesammelt.
Das restliche Blut fliesst über einen zweiten Venenkatheter wieder in Ihren Körper zurück. Diesen Ablauf nennt man Apherese. Es dauert zwischen drei und sechs Stunden, die gewünschte Anzahl Blutstammzellen zu sammeln.
Wie lange dauert der Aufenthalt im Entnahmezentrum?
In der Regel können Sie kurze Zeit nach Beendigung der Spende das Entnahmezentrum wieder verlassen. Voraussetzung dafür ist natürlich, dass bei der Entnahme keine Probleme aufgetreten sind und Sie sich gut fühlen. Insgesamt sollten Sie aber mit einer Aufenthaltsdauer von einem ganzen Tag rechnen.
Wie lange werde ich voraussichtlich arbeitsunfähig sein?
Auch wenn die Entnahme wie geplant ambulant und ohne Probleme erfolgt, kann Ihre Arbeitsfähigkeit danach bedingt eingeschränkt sein. Eine leichte Müdigkeit kann einige Tage nach der Spende anhalten. Entsprechend ist je nach körperlichen Anforderungen im Beruf ein Arbeitsausfall von zwei bis drei Tagen zu planen.
Kinder und Jugendliche: Die physische Verfassung ist ausschlaggebend, wann die Schule wieder besucht werden kann. Für eine optimale Rekonvaleszenz ist eventuell eine längere Erholungszeit nötig.
Weshalb sind vor der Spende Wachstumsfaktoren nötig?
Jeder erwachsene Mensch hat im zirkulierenden Blut eine geringe Anzahl Blutstammzellen, die aber für eine Spende nicht ausreichen. Deswegen beginnt fünf Tage vor der eigentlichen Entnahme die Verabreichung von Wachstumsfaktoren (Granulocyte Colony-Stimulating Factor, G-CSF), damit sich die Blutstammzellen im Knochenmark vermehren und anschliessend ins periphere Blut ausgeschüttet werden. Das ist die sogenannte Mobilisierung.
G-CSF ist ein Medikament, das täglich ein- oder zweimal in das Fettgewebe unter der Haut, z.B. am Oberschenkel, gespritzt werden muss. Diese Injektionen müssen nicht zwingend im Entnahmezentrum verabreicht werden. Sie können auch durch Ihre Hausärztin oder Ihren Hausarzt, in einer anderen medizinischen Institution oder durch Sie selbst erfolgen. Die erste Spritze muss jedoch zwingend unter ärztlicher Aufsicht verabreicht werden. Dies als Vorsichtsmassnahme, da in sehr seltenen Fällen allergische Reaktionen aufgetreten sind. Diese erste Gabe wird das Team des Entnahmezentrums für Sie organisieren.
Mit welchen möglichen Risiken und Nebenwirkungen durch die Wachstumsfaktoren muss ich rechnen?


Als Begleiterscheinungen können grippeähnliche Symptome wie Fieber, Kopf- und Gliederschmerzen sowie Mattigkeit auftreten. Die Wahrnehmung dieser Symptome kann individuell unterschiedlich ausgeprägt sein. Die Beschwerden lassen sich mit einfachen Schmerzmitteln behandeln, die Ihnen vom Entnahmezentrum abgegeben werden. Diese möglichen Symptome klingen nach der Spende rasch wieder ab. An den Einstichstellen können vorübergehende kleine Blutergüsse entstehen.
Thrombose- oder Embolie-Ereignisse sind (vor allem bei vorbestehender Veranlagung) nicht komplett auszuschliessen. Negative Auswirkungen wurden ebenfalls bei Spenderinnen und Spendern mit chronisch-entzündlichen oder autoimmunen Krankheiten festgestellt. Deshalb gelten solche Erkrankungen – sofern bekannt – als Ausschlusskriterium für eine Spende. In sehr seltenen Fällen kann es zu einer Milzruptur kommen.
Generell kann aufgrund des heutigen Wissensstands jedoch gesagt werden, dass das Risiko von Langzeitnebenwirkungen als sehr gering eingeschätzt wird.
Was sind Biosimilars und wann werden sie gegeben?
Seit einigen Jahren sind in der Schweiz auch sogenannte Biosimilars zugelassen. Das sind Nachahmerprodukte von originalen Biologika. Biosimilars werden immer häufiger anstelle der originalen Wachstumsfaktoren verabreicht.
Wann ist eine Verabreichung von Plerixafor notwendig?
Plerixafor wird eingesetzt, wenn nach vorgängiger Verabreichung von G-CSF/Biosimilars nicht ausreichend Blutstammzellen mobilisiert werden können. Dabei sorgt Plerixafor mit einem anderen Wirkmechanismus für eine vermehrte Ausschüttung von Stammzellen aus dem Knochenmark in das periphere Blut.
Mit welchen möglichen Risiken und Nebenwirkungen von Plerixafor oder Biosimilar-Produkten muss ich rechnen?
Die möglichen Nebenwirkungen und Risiken entsprechen jenen der G-CSF-Produkte, d.h. grippeähnliche Symptome wie Fieber, Kopf- und Gliederschmerzen sowie Müdigkeit. Zusätzlich können auch Übelkeit oder Durchfall auftreten.
Biosimilars und Plerixafor sind seit mehreren Jahren von Swissmedic (Schweizerische Arzneimittelbehörde) für die Stammzellmobilisierung zugelassen. Viele Studien haben die Sicherheit und Qualität dieser Präparate bestätigt, sowohl bei Patientinnen und Patienten als auch bei Spenderinnen und Spendern.
Swiss Blood Stem Cells (SBSC) der Blutspende SRK Schweiz und Swiss Blood Stem Cell Transplantation and Cellular Therapy (SBST) legen grossen Wert darauf, die Qualität und Sicherheit der Spende mit allen verwendeten Produkten sicherzustellen. Daher wird nach Verabreichung von Plerixafor bei jeder Nachkontrolle ein entsprechend angepasstes FollowUp durchgeführt.
siehe Kapitel «FollowUp nach der Spende»
Mit welchen möglichen Risiken und Nebenwirkungen muss ich im Zusammenhang mit der Apherese rechnen?
Vor, während und nach der Apherese werden Sie engmaschig überwacht und kontrolliert, um allfällige Risiken und Nebenwirkungen möglichst zu vermeiden.
Mögliche Risiken sind Blutergüsse an den Einstichstellen, seltener lokale Infektionen oder eine Venenentzündung (Phlebitis).
Während der Apherese ist eine kurzfristige Verdünnung des Blutes im Gerät notwendig. Als Nebenwirkung kann die dafür verwendete Substanz (Citrat) zu einem Kribbeln in den Lippen oder Fingerspitzen, in seltenen Fällen zu Muskelkrämpfen führen. Zur Vorbeugung wird Ihnen daher während der Spende Calcium zugeführt.
Welche Vorbereitungen kann ich treffen?
Ihre persönliche Ansprechperson im Entnahmezentrum wird Sie rechtzeitig und detailliert über die erforderlichen Vorbereitungen informieren.
Da Sie während der ganzen Spende etwa drei bis sechs Stunden in einem Bett liegen werden, ist es sinnvoll:
- vor der eigentlichen Spende eine leichte Mahlzeit einzunehmen und in den Tagen vor der Spende reichlich zu trinken;
- ein Smartphone, Tablet oder einen Laptop mit Kopfhörer mitzunehmen, um Musik, Hörbücher oder Videos geniessen zu können;
- bequeme, nicht zu enge Kleidung zu tragen.
Vielleicht kann Sie eine Ihnen nahestehende Person zur Spende begleiten. Unterstützung und Ablenkung sind auf jeden Fall hilfreich.
Mit welchen besonderen Situationen muss ich rechnen?
- In Einzelfällen lassen sich trotz Wachstumsfaktoren zu wenig Blutstammzellen aus dem Knochenmark in den Blutkreislauf mobilisieren. Falls während der Apherese nicht ausreichend Blutstammzellen gesammelt werden können, ist am nächsten Tag eine erneute Apherese erforderlich. In ganz seltenen Fällen kann es sogar zu einer dritten Apherese oder zu einer Knochenmarkentnahme kommen.
- Zu den Voruntersuchungen gehört eine Überprüfung Ihrer Venen an den Armen. Sind diese für eine Zellsammlung am Apheresegerät nicht geeignet, wird für die Spende das Einlegen eines zentralen Venenkatheters notwendig. Sollte dies bei Ihnen der Fall sein, wird vorgängig Ihr Einverständnis eingeholt. Eine Kathetereinlage in die obere Hohlvene wird unter Lokalanästhesie durchgeführt. Dies ist ein Routineeingriff und führt nur selten zu Komplikationen (z.B. lokale Infektion an der Einstichstelle oder Verletzung der Lunge). Zur Überprüfung der korrekten Katheterlage und zum Ausschluss einer Lungenverletzung wird nach der Kathetereinlage routinemässig eine Röntgenaufnahme gemacht.
Damit jedes Risiko auf ein Minimum reduziert werden kann, müssen Sie während der Zeit, in welcher der zentrale Katheter in der Vene liegt, im Spital bleiben. Wird der Katheter am Tag vor der Entnahme eingelegt, werden Sie entsprechend über Nacht hospitalisiert.
Die Sammlung der Blutstammzellen über den zentralen Katheter erfolgt gleich wie die Entnahme aus den peripheren Venen. Nach der Blutstammzellsammlung wird der Katheter entfernt. Sicherheitshalber müssen Sie anschliessend noch etwa ein bis zwei Stunden im Spital bleiben.
Was muss ich in den ersten Tagen nach der Spende beachten?
Hier gelten keine eigentlichen Verhaltensregeln. Die allermeisten Spenderinnen und Spender peripherer Blutstammzellen fühlen sich im Anschluss an die Spende sehr schnell wieder beschwerdefrei und fit.
Besondere Bestimmungen gelten für gefährliche Berufe, Hobbys oder Sportarten:
- Berufe: z.B. Pilotinnen, Lokomotivführer, Lkw- oder Busfahrerinnen, Personen, die schwere Maschinen bedienen, auf Leitern oder Gerüste klettern, Kranführer, Taucher,
- Hobbys: z.B. Tiefseetauchen, Klettern, Gleitschirmfliegen, Segel- und Motorflug, Auto- oder Motorradrennen.
Falls Sie solche oder andere stark belastende Berufe oder Sportarten ausüben, erkundigen Sie sich am besten vorgängig im Entnahmezentrum.
Was ist, wenn ich mich nach der Spende unwohl fühle?
Sollten Sie in den ersten Tagen nach der Spende unerwartete oder beunruhigende Beschwerden verspüren, nehmen Sie rechtzeitig Kontakt mit Ihren Ansprechpersonen im Entnahmezentrum auf. Diese werden allenfalls erforderliche medizinische Abklärungen in die Wege leiten. In diesem Fall wird die medizinische Nachbetreuung bis zur vollständigen Heilung vom Entnahmezentrum sichergestellt.
6. Knochenmarkspende
Wie läuft die Knochenmarkspende ab?
Die Knochenmarkentnahme findet unter Vollnarkose statt und wird von spezialisierten Ärztinnen oder Ärzten durchgeführt. Am Tag vor der Spende werden Sie in das verantwortliche Entnahmezentrum (Erwachsene: Basel, Genf, Zürich; Kinder und Jugendliche: Kinderspital Zürich, Basel oder pädiatrische Abteilung des Universitätsspitals Genf) eintreten. Der Anästhesist untersucht Sie und bespricht mit Ihnen die Narkose, sofern dies nicht bereits zum Zeitpunkt des Medical Checks erfolgt ist.
Für die Spende wird das Knochenmark mit Spritzen mittels mehrfacher Punktionen aus Ihrem Beckenkamm entnommen. Die Entnahme dauert in der Regel eineinhalb bis zwei Stunden.
Das entnommene Knochenmark bildet sich innerhalb weniger Wochen wieder komplett nach.
Wie lange dauert der Spitalaufenthalt?
In der Regel dauert der Spitalaufenthalt drei Tage respektive zwei Nächte. Am Vortag der Entnahme treten Sie ins Spital ein und am Tag nach der Spende können Sie es wieder verlassen. Voraussetzung dazu ist natürlich, dass bei der ärztlichen Nachuntersuchung keine Probleme festgestellt wurden und Sie sich gut fühlen.
Sie werden für die Zeit des Spitalaufenthaltes auf einer allgemeinen Abteilung betreut.
Wie lange werde ich voraussichtlich arbeitsunfähig sein?
Wenn die Spende wie geplant und ohne Probleme erfolgt, ist danach die Arbeitsfähigkeit einige Tage eingeschränkt. Müdigkeit und Schmerzen an den Entnahmestellen können noch eine gewisse Zeit anhalten. Je nach körperlichen Anforderungen im Beruf ist mit einem Arbeitsausfall von drei bis zehn Tagen zu rechnen.
Kinder und Jugendliche: Die physische Verfassung ist ausschlaggebend, wann die Schule wieder besucht werden kann. Für eine optimale Rekonvaleszenz ist eventuell eine längere Erholungszeit nötig.
Welche Risiken und Nebenwirkungen bestehen bei der Knochenmarkentnahme?


Vor, während und nach der Spende werden Sie engmaschig kontrolliert und überwacht, um allfällige Risiken frühzeitig zu erkennen und Nebenwirkungen möglichst zu vermeiden.
Da eine Entnahme des Knochenmarks ohne Betäubung schmerzhaft wäre, ist eine Vollnarkose notwendig. Das Risiko für lebensbedrohliche Komplikationen bei einer Vollnarkose kann heute als sehr gering bezeichnet werden.
Nach der Narkose kann es zu leichter Übelkeit kommen.
Mögliche Risiken sind Blutergüsse an den Punktionsstellen. Es besteht ein Infektionsrisiko, wie es grundsätzlich für alle Wunden gilt.
Nach der Entnahme werden Sie im Bereich der Punktionsstellen während einigen Tagen Schmerzen beim Sitzen, Treppensteigen sowie bei körperlicher Arbeit verspüren. Diese Schmerzen können mit einfachen Schmerzmitteln gelindert werden.
Bei stärkeren körperlichen Belastungen können in den folgenden zwei bis drei Wochen rheumaähnliche Schmerzen auftreten, wobei die Schmerzempfindung individuell sehr unterschiedlich ist. Auch hier empfiehlt sich bei Bedarf die Einnahme von Schmerzmitteln. Ausserdem kann für einige Zeit ein Müdigkeitsgefühl vorkommen.
Weshalb findet in Einzelfällen vor der Entnahme eine Eigenblutspende statt?
Die Knochenmarkspende ist mit einem Blutverlust verbunden: 10 bis 20% Ihres gesamten Blutvolumens, d.h. bis zu ca. 1,3 Liter Knochenmark-Blut-Gemisch, werden entnommen. Deshalb wird in bestimmten Situationen vor der eigentlichen Spende Eigenblut abgenommen, um es Ihnen nach der Blutstammzellentnahme bei Bedarf transfundieren zu können.
Was sollte ich ins Spital mitnehmen?
Ihre persönliche Ansprechperson im Entnahmezentrum wird Sie rechtzeitig und detailliert über die erforderlichen Vorbereitungen informieren.
Nehmen Sie die üblichen persönlichen Gegenstände für einen Kurzaufenthalt im Spital mit, beispielsweise:
- persönliche Hygieneartikel;
- ein Smartphone, Tablet oder einen Laptop mit Kopfhörer, um Musik, Hörbücher oder Videos geniessen zu können;
- Lektüre;
- für die Rückfahrt nach der Spende eventuell ein Kissen, um die schmerzende Entnahmestelle am Beckenkamm zu schonen, und bequeme, lockere Kleider (evtl. Trainingsanzug);
- Schmuck (Ringe etc.) und Wertsachen sollten nicht ins Spital mitgenommen werden.
Was muss ich in den ersten Tagen nach der Knochenmarkspende beachten?
Ihre Ansprechpersonen im Entnahmezentrum werden die für Sie individuell angebrachten Verhaltensempfehlungen rechtzeitig mit Ihnen besprechen. Allgemein gelten folgende Empfehlungen:
- Selber Auto fahren ist direkt nach dem Spitalaustritt nicht empfehlenswert und eine Rückreise mit den öffentlichen Verkehrsmitteln kann je nach Situation zu anstrengend sein. Lassen Sie sich wenn möglich mit dem Auto oder Taxi abholen und nach Hause begleiten. Am besten organisieren Sie dies schon im Voraus.
- Erholen Sie sich nach dem Spitalaufenthalt ein bis zwei Tage zu Hause. Je nach körperlicher Anstrengung und Anforderungen im Beruf kann diese Phase länger dauern.
- Generell gilt: keine grösseren körperlichen Anstrengungen in den ersten Tagen nach der Spende!
- Legen Sie in den ersten Tagen nach der Spende Ihre Beine möglichst oft hoch, schonen Sie sich und vermeiden Sie schmerzhafte Bewegungen und Tätigkeiten so gut als möglich (z.B. Treppensteigen oder Vornüberbeugen).
- Nehmen Sie die verschriebenen Medikamente ein (z.B. Eisentabletten). Schmerzmittel sollten Sie rechtzeitig einnehmen, bevor die Schmerzen allzu stark werden.
- Während etwa ein bis zwei Wochen werden Sie müder sein als sonst. Beachten Sie dies beispielsweise beim Autofahren.
- Eine Flugreise sollten Sie frühestens nach fünf Tagen antreten.
- Für normale sportliche Aktivitäten gibt es einige Tage nach der Spende keine Einschränkungen. Leistungs- und Spitzensportler sollten mit dem Training für mindestens eine Woche aussetzen.
Besondere Bestimmungen gelten für gefährliche Berufe, Hobbys oder Sportarten:
- Berufe: z.B. Piloten, Lokomotivführerinnen, Lkw- oder Busfahrer, Personen, die schwere Maschinen bedienen, auf Leitern oder Gerüste klettern, Kranführerinnen, Taucher.
- Hobbys: z.B. Tiefseetauchen, Klettern, Gleitschirmfliegen, Segel- und Motorflug, Auto- oder Motorradrennen.
Falls Sie solche oder andere stark belastende Berufe oder Sportarten ausüben, erkundigen Sie sich am besten vorgängig im Entnahmezentrum.
Was ist, wenn ich mich nach der Spende unwohl fühle?
Sollten Sie in den ersten Tagen nach der Spende unerwartete oder beunruhigende Beschwerden verspüren, nehmen Sie rechtzeitig Kontakt mit Ihren Ansprechpersonen im Entnahmezentrum auf. Diese werden allenfalls erforderliche medizinische Abklärungen in die Wege leiten. In diesem Fall wird die medizinische Nachbetreuung bis zur vollständigen Heilung vom Entnahmezentrum sichergestellt.
7. Spenderlymphozyten (Donor Lymphocyte Infusion, DLI)
Was muss ich unter DLI verstehen?
Die Lymphozyten sind eine Untergruppe der weissen Blutkörperchen. Das Verabreichen von Spenderlymphozyten ist eine wirksame Therapie bei Patientinnen und Patienten, die nach einer allogenen Blutstammzelltransplantation erste Zeichen eines Rückfalls (Rezidiv) zeigen oder bei denen das Risiko besteht, dass das Transplantat abgestossen wird. Spenderlymphozyten stärken das Immunsystem der Empfängerin oder des Empfängers und unterstützen so das Vernichten der erneut auftretenden Krebszellen.
Sie könnten nach der Blutstammzellspende in gewissen Fällen für eine Spende von Lymphozyten angefragt werden.
Wie läuft eine DLI-Spende ab?
Vor einer Lymphozytenspende muss die Spendetauglichkeit der Spenderin oder des Spenders abgeklärt werden. Es werden daher die gleichen medizinischen Untersuchungen durchgeführt wie vor einer Spende von peripheren Blutstammzellen.
Die Entnahme von Lymphozyten wird – wie die Spende von peripheren Blutstammzellen – mittels Apherese in einem der schweizerischen Entnahmezentren durchgeführt. Dabei werden vor allem Lymphozyten gesammelt. Im Vorfeld der Spende ist keine medikamentöse Mobilisierung erforderlich, denn die reifen Lymphozyten zirkulieren in ausreichender Anzahl im Blut.
Die Zellsammlung wird ambulant durchgeführt und dauert etwa zwei bis vier Stunden. In der Regel können die Spenderinnen und Spender am Tag nach der Spende ihre Arbeit wieder aufnehmen.
Die Spenderlymphozyten werden meist portionenweise eingefroren und der Empfängerin, dem Empfänger in Etappen als Infusionen verabreicht.
Muss ich mit Risiken und Nebenwirkungen rechnen?
Da die Gabe von Wachstumsfaktoren entfällt, sind allfällige Nebenwirkungen minimal und auf die bereits erwähnten möglichen Komplikationen der Venenpunktion und Apherese beschränkt. Eventuell kann man sich nach erfolgter Spende etwas müde fühlen.
8. FollowUp nach der Spende
Wie und durch wen werde ich nach der Spende betreut?
Gemäss Schweizerischem Transplantationsgesetz und dessen Verordnung ist es gesetzliche Pflicht, dass alle Spenderinnen und Spender von Knochenmark, peripheren Blutstammzellen oder nach einer Lymphozytenspende (DLI) in der Schweiz regelmässig nachkontrolliert werden. Seit 2017 dauert die Nachkontrolle (FollowUp) bis zehn Jahre nach der Spende. Blutspende SRK Schweiz ist mit der Durchführung dieser Nachbetreuung beauftragt.
In den ersten sieben bis zehn Tagen nach der Spende erkundigt sich das Entnahmezentrum nach Ihrem Befinden und Wohlergehen.
Die erste Nachkontrolle erfolgt im Normalfall einen Monat nach der Spende im Entnahmezentrum. Die Kontrolle beinhaltet eine gezielte Befragung und eine Blutentnahme zur Kontrolle des Blutbildes. Nach einer Knochenmarkentnahme wird zusätzlich eine körperliche Untersuchung durch die Ärztin, den Arzt durchgeführt, vor allem um die Heilung der Punktionsstellen zu beurteilen. Nach einer DLI-Entnahme wird nach einem Jahr eine weitere Blutbildkontrolle vorgenommen. Wenn für die Mobilisierung der Blutstammzellen Plerixafor zum Einsatz kam, wird bei jeder Nachkontrolle ein Blutbild gemacht.
Alle weiteren Nachkontrollen finden mittels Fragebogen zu folgenden Zeitpunkten statt:
- nach sechs Monaten (telefonischer Kontakt),
- ein Jahr und zwei Jahre nach der Spende,
- anschliessend alle zwei Jahre bis zehn Jahre nach der Spende.
Bei Kindern und Jugendlichen werden die Nachkontrollen zehn Jahre, jedoch mindestens bis zum 18. Lebensjahr fortgesetzt.
Der Fragebogen wird Ihnen jeweils von Swiss Blood Stem Cells von Blutspende SRK Schweiz zugestellt. Sie haben das Recht, die weiteren Nachkontrollen nicht mehr in Anspruch zu nehmen, und können dies auf dem Fragebogen entsprechend vermerken.
Ihre FollowUp-Daten werden für spätere Auswertungen in pseudonymisierter Form gesammelt (wobei Ihr Name durch eine mehrstellige Zahlenkombination ersetzt wird).
Der FollowUp-Prozess beginnt nach jeder zusätzlichen Spende von Neuem.
Kann ich bei Problemen den Einbezug einer unabhängigen Ärztin meiner Wahl verlangen?
Auf Ihren Wunsch ist das selbstverständlich möglich. Melden Sie sich in einem solchen Fall beim FollowUp-Team von Swiss Blood Stem Cells und besprechen Sie Ihr Anliegen.
Habe ich Anspruch auf psychologische Betreuung nach der Blutstammzellspende?
Die Spende von Blutstammzellen – insbesondere für ein Familienmitglied – kann für Sie als Spenderin, Spender oder für Ihr Kind psychisch belastend sein. Sie haben daher die Möglichkeit, professionelle psychologische Betreuung in Anspruch zu nehmen. Besprechen Sie dieses Anliegen mit Ihrer Ansprechperson im Entnahmezentrum.
Ich bin für die Spende aus dem Ausland angereist. Wie werde ich nachbetreut?
Alle Spenderinnen und Spender, die in der Schweiz Blutstammzellen für ein Familienmitglied gespendet haben, werden in den FollowUp-Prozess aufgenommen. Für im Ausland wohnhafte Personen werden Nachkontrollen entsprechend organisiert.
9. Wichtige Zusatzinformationen
Wie sind meine persönlichen Daten geschützt?
Blutspende SRK Schweiz untersteht dem Schweizerischen Transplantationsgesetz, der dazugehörenden Transplantationsverordnung und zusätzlich dem Schweizer Datenschutzgesetz. Ihre Personalien werden streng vertraulich behandelt und werden in pseudonymisierter Form (wobei Ihr Name durch eine mehrstellige Zahlenkombination ersetzt wird) verwendet.
Was geschieht mit den mir entnommenen Blutproben?
Einzelne Blutproben werden nach der Spende über längere Zeit aufbewahrt. Sollten zu einem späteren Zeitpunkt medizinische Fragen im Zusammenhang mit der Transplantation auftauchen, welche für die Empfängerin oder den Empfänger unmittelbar wichtig sind, kann auf diese Proben zurückgegriffen werden.
Was bedeuten «genetische Tests» für mich?
Nach der Transplantation werden bei der Empfängerin, beim Empfänger spezielle genetische Untersuchungen durchgeführt. Dies, um das Anwachsen der neuen Zellen zu kontrollieren oder um ein eventuelles Wiederauftreten der Krankheit frühzeitig zu erkennen. Dabei ergeben sich möglicherweise Resultate, die für die Spenderin oder den Spender relevant sein könnten.
Das zuständige Transplantationszentrum wird Sie entsprechend informieren, falls es von solchen Resultaten Kenntnis erhält.
Kann ich für weitere Blutstammzellspenden angefragt werden?
Treten nach der Blutstammzelltransplantation bei der Empfängerin oder beim Empfänger Komplikationen auf, wird sich das Behandlungsteam möglicherweise für eine Wiederholung der Transplantation entscheiden müssen. Dann kann es sein, dass Sie für eine zweite Spende – entweder von Knochenmark oder peripheren Blutstammzellen – oder für eine Lymphozytenspende (DLI) angefragt werden.
Wie oft kann/darf ich maximal spenden?
Aus Spenderschutzgründen darf eine Spenderin, ein Spender nicht mehr als maximal drei Mal Blutstammzellen spenden. Da heute die Risiken beider Spendearten als vergleichbar eingestuft werden, dürfen zweimal periphere Blutstammzellen und einmal Knochenmark respektive zweimal Knochenmark und einmal periphere Blutstammzellen gespendet werden.
Für die Spende von Spenderlymphozyten (DLI) gibt es keine Begrenzung in der Anzahl Spenden.
Kann es vorkommen, dass zu viele Stammzellen gesammelt werden? Was geschieht mit diesen?
Möglicherweise werden bei Ihnen mehr Blutstammzellen gesammelt als für die Transplantation benötigt werden, oder diese können nicht zum geplanten Zeitpunkt transplantiert werden, z.B. bei unvorhergesehenen Komplikationen bei der Empfängerin oder dem Empfänger. Dann kann das Produkt für eine spätere Verwendung bei diesem bestimmten Empfänger in flüssigem Stickstoff tiefgefroren werden (= Kryokonservierung).
Was passiert mit meinen Blutstammzellen, falls sie nicht transplantiert werden können?
In ganz seltenen Fällen kann es vorkommen, dass der Verwendungszweck – die alleinige Verwendung für die Behandlung der bestimmten Patientin oder des Patienten – entfällt, z.B. weil bei der erkrankten Person schwere Komplikationen auftreten, welche eine Transplantation verunmöglichen, nachdem Sie bereits gespendet haben. Dann müssen die Blutstammzellen vernichtet werden, ausser Sie geben Ihr explizites schriftliches Einverständnis, dass Ihre Zellen für Forschungszwecke verwendet werden dürfen.
Wann darf ich nach einer Blutstammzellspende wieder Blut spenden?
Nach einer Knochenmarkspende, einer Spende von peripheren Blutstammzellen oder einer DLI sind Sie während einem Jahr für die Blutspende gesperrt.
10. Versicherungen und Kosten
Muss ich für den Spitalaufenthalt Ferien beziehen?
Sprechen Sie frühzeitig mit Ihren Vorgesetzten über die Situation und über Ihre Bereitschaft für eine Blutstammzellspende. Ob Ihr Arbeitgeber die spendebedingte Abwesenheit von Ihren Ferien abzieht oder nicht, hängt von firmeninternen Richtlinien ab. Sehr häufig sind Arbeitgeber bereit, diese Zeit im Sinne einer «humanitären Hilfeleistung» solidarisch zur Verfügung zu stellen. Falls nötig, ist das Entnahmezentrum selbstverständlich bereit, Ihnen eine entsprechende Bestätigung auszustellen. Sich für die spendebedingten Abwesenheiten krankzumelden, ist arbeitsrechtlich nicht korrekt.
Wer bezahlt meinen Lohnausfall, falls dies der Arbeitgeber nicht tut?
Wenn Ihr Arbeitgeber den Lohnausfall nicht übernimmt, müssen Sie von ihm eine Bestätigung über die Höhe des Ausfalls verlangen. In diesem Fall und bei Selbstständigerwerbenden wird der Lohnausfall über die Krankenkasse der Empfängerin, des Empfängers vergütet.
Wer bezahlt die medizinischen Abklärungen, den Spitalaufenthalt und meine Auslagen?
Die Kosten für Ihren Spitalaufenthalt und sämtliche medizinischen Abklärungen im Zusammenhang mit der Spende werden direkt der Krankenkasse der Empfängerin, des Empfängers weiterverrechnet.
Ihre nachweisbaren Auslagen im Zusammenhang mit der Spende werden gegen Vorlage der Belege von der Krankenkasse der Empfängerin, des Empfängers übernommen. Vergütet werden sämtliche Reisekosten und allfällige Unkosten für Kinderbetreuung.
Wie bin ich versichert? Versicherungsschutz bei Komplikationen?
Unvorhersehbare Komplikationen im Zusammenhang mit der Blutstammzellspende sind äusserst selten. Sie sind dennoch für folgende Eventualitäten versichert:
- Ereignisse während der Hin- und Rückfahrt zwischen Wohnort und Entnahmezentrum sind durch Ihre obligatorische Unfallversicherung gedeckt.
- Gesundheitliche Folgen der Entnahme und deren zusätzlichen ärztlichen Abklärungen im Zusammenhang mit der Spende werden bis zum Abschluss der Behandlungen durch eine Nachsorgepauschale der Krankenkasse der Empfängerin oder des Empfängers übernommen.
- Tod und Invalidität als Folge der Entnahme sind durch das Entnahmespital versichert (Meldung innerhalb der ersten zwölf Monate nach der Spende).
Kann ich für meine Spende eine finanzielle Belohnung verlangen?
Die Spende von Knochenmark, peripheren Blutstammzellen und/oder Spenderlymphozyten wie auch die Transplantation unterliegen internationalen ethischen Richtlinien, die keine finanziellen Anreize zulassen. Jede Spende basiert auf den Prinzipien der Unentgeltlichkeit und Solidarität und es besteht kein Anspruch oder Anrecht auf finanzielle Gegenleistungen.
11. Empfängerinnen und Empfänger von Blutstammzellen
Bei welchen Krankheiten braucht es eine Blutstammzelltransplantation?
Bei der Blutstammzelltransplantation gelten national und international klar geregelte Indikationen. Meist handelt es sich dabei um Krankheiten, bei denen die Bildung von Blutstammzellen schwerwiegend und lebensbedrohend gestört ist:
- Leukämie: auch als Blutkrebs bezeichnet. Bei Leukämien ist die Steuerung der Blutbildung gravierend gestört. Unkontrolliert vermehren sich entartete weisse Blutzellen. Diese wuchernden weissen Blutkörperchen (Leukämiezellen) verdrängen in der Folge im Knochenmark die heranwachsenden roten Blutkörperchen und Blutplättchen. Es werden zu wenig gesunde Blutkörperchen gebildet. Der Mangel an roten Blutkörperchen – die sogenannte «Blutarmut» (Anämie) – schwächt Leukämiekranke sehr. Der Mangel an Blutplättchen kann zu einer schweren Blutungsneigung führen. Da die entarteten weissen Blutzellen den Körper nicht mehr gegen Infektionen verteidigen können, bedrohen Infektionskrankheiten die Patientin oder den Patienten;
- Myelodysplastisches Syndrom;
- Lymphome (Lymphdrüsenkrebs);
- schwere Blutbildungsstörungen (Aplastische Anämie);
- angeborene Immundefekte: diese beinhalten eine breite Palette von Krankheiten, die das Immunsystem oder die Blutbildung betreffen, z.B. Immunschwächekrankheiten oder Autoimmunkrankheiten;
- andere Erkrankungen des Blutes, welche die Blutbildung beeinträchtigen (z.B. Thalassämie);
oder um folgende Erkrankungen:
- bestimmte Tumorerkrankungen;
- angeborene Stoffwechselkrankheiten.
Wie gross ist die Chance, dass der Patient durch meine Spende geheilt wird?
Bei 40 – 80% (bei Kindern bis 90%) der transplantierten Patientinnen und Patienten verläuft die Behandlung erfolgreich. Die individuelle Heilungschance hängt im Einzelfall vom Alter und vom Gesundheitszustand einer Empfängerin oder eines Empfängers ab und ebenso vom Zeitpunkt der Transplantation, von der Art der zugrunde liegenden Erkrankung und vom Auftreten möglicher Komplikationen.
Wie sieht die Vorbereitung der Patientin, des Patienten auf die Blutstammzelltransplantation aus?
Die medizinische Vorbereitung der erkrankten Person richtet sich nach der Art und dem Stadium der Krankheit und hat primär zum Ziel, die kranken Blutstammzellen zu zerstören. Dies geschieht entweder durch Chemotherapie und/oder durch Ganzkörperbestrahlung. Während und nach dieser Zeit hat die Patientin, der Patient keine funktionierende Blutbildung mehr und die Immunabwehr fehlt weitgehend. Deshalb muss die Person auf einer Isolationsstation betreut werden.
Warum muss die Transplantation schnell nach der Spende stattfinden?
Der zeitliche Faktor hat nach der Entnahme eine zentrale Bedeutung. Weil Blutstammzellen sehr kurzlebig sind, müssen Entnahme und Transplantation so aufeinander abgestimmt werden, dass die entnommenen Blutstammzellen spätestens innert 48 bis max. 72 Stunden transplantiert werden – selbst wenn in seltenen Fällen ein langer Transport notwendig ist.
Wie läuft die Transplantation ab?
Die neuen Blutstammzellen werden der Patientin oder dem Patienten wie bei einer Bluttransfusion intravenös verabreicht. Die Blutstammzellen finden danach selbstständig den Weg vom Blut ins Knochenmark. Hier beginnen sie, sich zu vermehren, und reifen zu den verschiedenen Blutzellen aus. Nach zwei bis drei Wochen beginnen neue rote und weisse Blutkörperchen sowie Blutplättchen im Blut der Empfängerin, des Empfängers zu zirkulieren.
Was geschieht, wenn der Körper der Patientin, des Patienten die neuen Blutstammzellen nicht annimmt?
Nach der Transplantation können eine Reihe von Komplikationen den Heilungsprozess verzögern oder gar verhindern, beispielsweise:
- die neuen Blutstammzellen wachsen im Körper der Patientin, des Patienten nicht an oder vermehren sich zu wenig;
- es kommt zur Abstossung des Transplantats;
- die neuen Blutstammzellen stossen den Körper der Empfängerin, des Empfängers ab;
- ein Rückfall der Grundkrankheit.
Da sich bei der Patientin, beim Patienten das körpereigene Immunsystem zudem erst wieder neu aufbauen muss, kann es zu einer Reihe weiterer Komplikationen kommen, insbesondere zu Infektionen.
Wann ist eine erneute Transplantation notwendig?
Bei Komplikationen nach der Transplantation entscheidet sich das Ärzteteam allenfalls für eine Wiederholung der Transplantation oder für eine DLI.
Welche Spitäler führen in der Schweiz Blutstammzelltransplantationen durch?
Die Transplantation von Blutstammzellen erfolgt nur in dafür spezialisierten Spitälern. In der Schweiz werden allogene Transplantationen mit verwandten und unverwandten Spenderinnen und Spendern an den Universitätsspitälern Basel, Genf und Zürich sowie am Kinderspital in Zürich durchgeführt.
12. Organisationen und Partner
Wer ist Blutspende SRK Schweiz?
Blutspende SRK Schweiz ist eine Institution des Schweizerischen Roten Kreuzes (SRK). Das eine Kerngeschäft von Blutspende SRK Schweiz besteht darin, die Versorgung des Landes mit Blutprodukten sicherzustellen.
Das zweite Kerngeschäft ist der Bereich Blutstammzellen (Swiss Blood Stem Cells, SBSC). Hier hat Blutspende SRK Schweiz den Auftrag vom Bund, die Führung des Blutstammzellspenderegisters sicherzustellen sowie neue potenzielle Blutstammzellspenderinnen und -spender zu rekrutieren. Ebenso gehört die weltweite Suche und Vermittlung von Blutstammzellspendern für Patientinnen und Patienten im In- und Ausland dazu.
Bei verwandten Spenden unterstützt Blutspende SRK Schweiz bei Familientypisierungen, wenn Angehörige oder die Patientin, der Patient im Ausland leben. Nach der Spende wird der gesetzlich vorgeschriebene FollowUp-Prozess für verwandte und unverwandte Spenderinnen und Spender durch Blutspende SRK Schweiz durchgeführt.
Besteht ein gesetzlicher Auftrag für die Tätigkeiten von Blutspende SRK Schweiz?
Blutspende SRK Schweiz hat vom Bundesamt für Gesundheit (BAG) einen Leistungsauftrag ist zusätzlich dem Schweizer Transplantationsgesetz und der Transplantationsverordnung unterstellt.
Was sind die wichtigsten Aufgaben von Blutspende SRK Schweiz im Bereich Blutstammzellen?
Blutspende SRK Schweiz ist zuständig für die:
- Rekrutierung von unverwandten Blutstammzellspenderinnen und -spendern in der Schweiz;
- Verwaltung der Daten von unverwandten Spenderinnen und Spendern sowie von Nabelschnurbluteinheiten im Blutstammzellspenderegister;
- Suche nach geeigneten unverwandten Spenderinnen und Spendern oder geeigneten Nabelschnurbluteinheiten bei Anfragen für erkrankte Personen aus dem In- und Ausland;
- administrative Koordination der konkreten Abläufe im Falle einer Entnahme/Transplantation;
- Nachbetreuung der unverwandten und verwandten Spenderinnen und Spender nach einer Spende = FollowUp;
- Erarbeitung von Vorschriften für den Bereich Blutstammzellspende;
- übergeordneten Verhandlungen z.B. mit Behörden und ausländischen Registern;
- Erarbeitung von allgemeinen Kommunikationsmitteln wie z.B. Informations- und Werbematerial.
- Unterstützung bei Familientypisierungen, wenn Spenderin, Spender und Empfängerin, Empfänger nicht in der Schweiz wohnen.
Wer ist SBST?
SBST (Swiss Blood Stem Cell Transplantation and Cellular Thearpie) ist das medizinisch- wissenschaftliche Organ im Bereich Blutstammzelltransplantation und Blutstammzellspende und vereinigt alle Fachleute der Schweiz in diesen Gebieten. SBST ist in die Blutspende SRK Schweiz AG integriert. Die Hauptaufgaben von SBST sind:
- Erstellen von Richtlinien für alle Schweizer Zentren, die hämatopoietische Stammzelltransplantationen durchführen und/oder wichtige Dienstleistungen auf diesem Gebiet erbringen:
- medizinische Richtlinien
- Richtlinien im Bereich Qualitätsmanagement
- Richtlinien für die Nachsorge von verwandten und unverwandten Spenderinnen und Spendern nach einer Blutstammzellspende;
- Qualifizierung der Schweizer Entnahme- und Transplantationszentren;
- Datenerfassung und statistische Datenauswertung im Zusammenhang mit Transplantationen von Blutstammzellen (vor allem patientenseitig);
- Öffentlichkeitsarbeit für medizinisch-wissenschaftliche Themen;
- Zusammenarbeit mit nationalen und internationalen Fachgesellschaften und Dachorganisationen;
- Koordination der Forschungstätigkeit auf nationaler Ebene.
Besteht ein gesetzlicher Auftrag für die Tätigkeiten von SBST?
SBST ist gemäss der Verordnung des Eidgenössischen Departementes des Innern über Leistungen in der obligatorischen Krankenversicherung (832.112.31, Krankenpflege-Leistungsverordnung, KLV) als Qualifikationsgremium von Zentren für die Blutstammzelltransplantation in der Schweiz eingesetzt. SBST überprüft auch regelmässig die Indikationen für eine Blutstammzelltransplantation.
Welche Organisationen sind sonst noch beteiligt?
EBMT: (European Society for Blood and Marrow Transplantation): die EBMT ist die Dachorganisation der europäischen Blutkrebsforscher und Blutstammzelltransplantations-Zentren. Sie nimmt wichtige wissenschaftliche, medizinische und gesundheitspolitische Aufgaben wahr und ist zuständig für die Erarbeitung von europaweit geltenden Behandlungsrichtlinien.
JACIE: Dies ist der Name der europäischen Organisation, welche die Standards für die Transplantation und Entnahme von Blutstammzellen in Europa erstellt. Sie inspiziert die europäischen Transplantations- und Entnahmezentren und akkreditiert diese gemeinsam mit den jeweiligen nationalen Organisationen. In der Schweiz ist dies SBST.