Informations aux donneuses et donneurs non apparentés de cellules souches du sang
1. Avant-propos
Chère donneuse, cher donneur,
Vous êtes aujourd’hui impliqué(e) dans une recherche de donneuse ou donneur approprié(e) pour un patient ou une patiente déterminé(e). Il s’est peut-être écoulé du temps depuis votre inscription au registre et vous vous posez assurément des questions sur le don de cellules souches du sang.
Les présentes informations aux donneuses et donneurs visent à vous informer de manière approfondie sur les circonstantes et les étapes d'un don, vous donnant ainsi la possibilité d'écarter toute incertitude ou de résoudre toute question encore ouverte.
Il s'agit là d'informations générales et certaines procédures peuvent donc varier selon le centre concerné.
Si après cette lecture vous avez encore des questions ou des incertitudes concernant le don de cellules souches du sang, n’hésitez pas à en parler avec votre personne de contact.
Un grand merci de votre engagement.
Dr. Bernhard Wegmüller, Directeur de Transfusion CRS Suisse SA
2. Informations de base sur le don de cellules souches du sang
Que sont les cellules souches ?
Le terme de cellules souches désigne tant les cellules souches embryonnaires que les cellules souches adultes.
Les cellules souches embryonnaires sont des cellules primitives d’un embryon qui ne sont pas encore spécialisées. Les cellules souches embryonnaires ont la qualité remarquable de se développer en cellules et types de tissus des plus divers.
Les cellules souches adultes sont présentes à la naissance. Elles ont la capacité de se différencier en divers tissus spécialisés.
Que sont les cellules souches du sang ?
Les cellules souches du sang, nommées également cellules souches hématopoïétiques, constituent un type de cellules souches adultes et sont responsables de la formation de toutes les cellules sanguines (globules rouges et blancs, plaquettes sanguines). En cas de dysfonctionnement de la formation des cellules sanguines, il peut y avoir une surproduction ou une sous-production de cellules sanguines, dégénérées ou non. Ainsi, selon le trouble apparu, les cellules sanguines ne remplissent plus leur mission.
Le don de cellules souches du sang ne se rapporte jamais aux cellules souches embryonnaires mais toujours aux cellules souches hématopoïétiques (= cellules souches du sang).
Où trouve-t-on les cellules souches du sang dans l’organisme ?
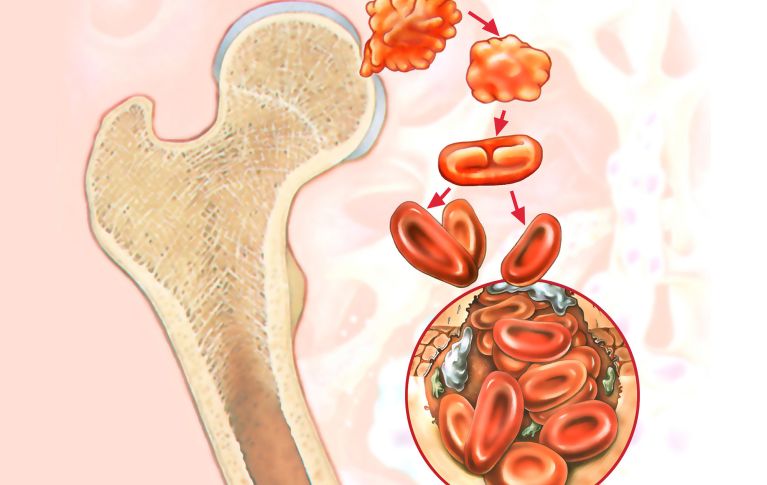
Les cellules souches du sang se situent essentiellement dans la moelle osseuse rouge, où elles donnent naissance aux cellules sanguines. On trouve également des cellules souches du sang en très faible quantité dans le sang périphérique (circulation sanguine). Chez les adultes, la moelle osseuse se trouve avant tout dans le crâne et dans le squelette du tronc (bassin, côtes et vertèbres).
Attention: La moelle osseuse ne doit pas être confondue avec la moelle épinière. Un don de moelle osseuse ne peut donc en rien provoquer une lésion de la moelle épinière.
En quoi consistent les «antigènes HLA» ?
Le système HLA (antigènes leucocytaires humains) désigne un système d’antigènes de surface présents sur les cellules de nombreux tissus et qui s’identifient particulièrement bien sur les globules blancs (leucocytes). Ces caractéristiques tissulaires jouent un rôle essentiel dans le système immunitaire et sont déterminants pour la distinction entre «personnel» et «étranger». Les antigènes HLA sont hérités pour moitié de la mère et pour moitié du père. De par leur composition, il existe plus d’un milliard de combinaisons possibles.
Pourquoi les caractéristiques tissulaires doivent-elles être compatibles ?
Pour qu’une transplantation de cellules souches du sang réussisse, il faut que les caractéristiques tissulaires de la donneuse ou du donneur et de la receveuse ou du receveur (= patient(e)) coïncident. Si les différences sont trop importantes, on court le risque de voir les cellules de la donneuse ou du donneur rejeter violemment l’organisme de la receveuse ou du receveur. Une telle réaction immunitaire est nommée maladie du greffon contre l’hôte (angl.: Graft-versus-Host-Disease, GvHD).
À l’inverse, l’organisme de la receveuse et du receveur peut rejeter le transplant. Les différences de groupes sanguins ne jouent qu’un rôle mineur dans une transplantation de cellules souches du sang.
En raison de vos caractéristiques HLA, vous avez été sélectionné(e) pour un don de cellules souches du sang destiné à une personne malade en Suisse ou à l’étranger. Les cellules qui vous seront prélevées ne seront utilisées qu’aux seules fins de transplantation sur la patiente ou le patient concerné(e).
Qui nécessite les cellules souches du sang d’une donneuse ou d’un donneur ?
Il s’agit de patientes et patients qui souffrent d’une maladie sanguine potentiellement mortelle et dont les chances de survie sans transplantation sont très faibles.
voir chapitre «Receveuses et receveurs de cellules souches du sang»
Qui peut devenir donneuse ou donneur ?
On fait la différence entre donneuse ou donneur apparenté(e) et donneuse ou donneur non apparenté(e). En raison de facteurs génétiques communs, la probabilité de trouver une compatibilité tissulaire entre frères et sœurs est plus grande qu’entre personnes non apparentées. La probabilité de trouver une donneuse ou un donneur au sein de sa famille, en particulier parmi ses frères et sœurs, se situe entre 20 et 30 %. Depuis quelques années, il est possible dans certains cas que des donneuses ou donneurs familiaux à moitié identiques soient pris en compte pour un don (transplantation haploidentique). Les patientes et patients sans parent(e) compatible doivent trouver une donneuse ou un donneur compatible non apparenté(e).
L’inscription au registre des donneuses et donneurs non apparentés de cellules souches du sang de Transfusion CRS Suisse est volontaire et possible de 18 à 40 ans. Les donneuses et donneurs non apparentés restent inscrits au registre jusqu’à révocation personnelle mais au plus tard jusqu’à leur 60e année. Leur dossier est ensuite inactivé.
Au moment de l’enregistrement, chaque donneuse ou donneur de cellules souches du sang non apparenté(e) se soumet à un groupage tissulaire visant à déterminer ses antigènes HLA. Sont alors également déterminés le statut CMV et le CCR5. Ces données sont saisies sous un pseudonyme (remplacement du nom par une combinaison de lettres ou de chiffres) dans les banques de données connectées mondialement puis comparées avec les groupages tissulaires de malades en cas de requête.
Quelles sont les chances pour une donneuse ou un donneur d’être appelé(e) au don ?
Les chances de trouver une compatibilité tissulaire entre personnes non apparentées sont variables, mais généralement assez faibles. Une centaine de dons de cellules souches du sang ont lieu chaque année en Suisse pour des personnes malades de Suisse comme de l’étranger.
Les cellules que je donne sont-elles destinées à une patiente ou un patient de Suisse ou de l’étranger ?
Au vu de la faible probabilité de trouver un une donneuse ou un donneur approprié(e), la recherche connectée mondialement est déterminante. Au cours des années passées, 95 % de tous les prélèvements de cellules souches du sang effectués en Suisse étaient destinés à des receveuses et receveurs de l’étranger. À l’inverse, 95 % de tous les dons de cellules souches du sang de donneuses et donneurs non apparentés réalisés pour des receveuses et receveurs suisses provenaient de l’étranger.
Quels types de dons existe-t-il ?
Il existe deux types de prélèvement de cellules souches du sang:
Lors du prélèvement de cellules souches du sang périphérique, PBSC, les cellules sont séparées du sang à l’aide d’un séparateur de cellules. Quelques jours avant le prélèvement, des facteurs de croissance sont administrés à la donneuse ou au donneur afin de multiplier la quantité de cellules souches du sang présentes dans la circulation sanguine.
voir chapitre «Le don de cellules souches du sang périphérique»
Le don de moelle osseuse consiste à ponctionner de la moelle osseuse directement dans le bassin (la crète iliaque).
voir chapitre «Le don de moelle osseuse»
Aujourd’hui, plus de 90 % des dons de cellules souches du sang portent sur les cellules souches du sang périphérique et moins de 10 % sur la moelle osseuse.
Le prélèvement de cellules souches du sang est-il dangereux ?
Les techniques actuelles de prélèvement sont des plus sûres et éprouvées. Le don peut entraîner dans certains cas des effets secondaires, généralement de courte durée.
voir chapitre «Le don de cellules souches du sang périphérique» /«Le don de moelle osseuse»
Afin d’exclure tout risque au possible, votre état de santé sera soigneusement évalué avant le don.
Quels sont les critères éthiques appliqués lors du don de cellules souches du sang ?
Le don de cellules souches du sang repose sur quatre principes:
- L’anonymat: Le but est de protéger la personne da la donneuse ou du donneur ainsi que de la receveuse et du receveur et d’éviter toute pression mutuelle.
- La gratuité: Personne ne doit tirer un avantage financier du don. Les frais sont remboursés.
- La volontariat: La donneuse ou le donneur peut révoquer son consentement en tout temps.
- La solidarité: Les personnes enregistrées, en tant que donneuse et donneurs potentiels, sont à la disposition des patientes et patients du monde entier.
Pour respecter tous ces points, la Suisse applique le principe de l’anonymat total. Un échange écrit unique, afin de remercier ou d'exprimer des vœux de rétablissement, est autorisé dans le respect de certaines règles.
voir chapitre «Informations supplémentaires importantes»
3. Groupage de contrôle
Que signifie groupage de contrôle ?
Une demande de groupage de contrôle (Confirmatory Typing – CT ou Verification Typing – VT, en anglais) signifie que vous entrez en ligne de compte dans le choix d’une donneuse ou d’un donneur pour une personne malade.
Le groupage de contrôle peut prendre deux formes:
a) Vous êtes invité(e) à vous rendre dans votre service régional de transfusion sanguine (SRTS) pour un premier entretien d’information exhaustif.
b) Le Donor Center de Swiss Blood Stem Cells (DC SBSC) prend contact avec vous, et l’entretien d’information est mené par téléphone. Les documents nécessaires ainsi que le matériel pour la prise de sang vous parviendront ensuite par courriel postal, et vous devrez les emporter au rendez-vous fixé dans votre SRTS ou au laboratoire.
Dans les deux cas de figure, une prise de sang sera effectuée au SRTS ou au laboratoire pour le groupage de contrôle de vos groupes tissulaires (HLA). Ce nouveau groupage permet de confirmer le groupage tissulaire HLA réalisé lors de votre enregistrement et éventuellement de le compléter. Vous serez également soumis(e) à un dépistage des marqueurs des principales maladies infectieuses contagieuses, telles que l’hépatite B, C et E, le VIH, la syphilis ou la cytomégalie. De plus, on déterminera votre groupe sanguin et votre CCR5. Vous avez à tout moment le droit de consulter les résultats de vos examens.
Que comprend l’entretien d’information ?
En tout premier, on vous demande si vous êtes toujours disposé(e) au don de cellules souches du sang. Le volontariat est le principe de base pour le don. Votre décision pour le don ne doit pas être prise sous une pression externe. Lors de l’entretien avec votre interlocuteur ou interlocutrice du SRTS (variante a) ou par téléphone avec le DC SBSC (variante b), on vous posera des questions sur votre état de santé et sur d’éventuelles maladies présentes à l’aide du questionnaire médical. Il peut arriver, dans de rares cas, que l’on vous demande de fournir certains documents de votre dossier médical ou bien de donner votre accord à ce que l’on prenne contact avec votre médecin de famille. On vous demandera également de communiquer votre planning (p. ex. voyages) pour les mois à venir.
Lors de cet entretien, vous serez informé(e) en détail sur les différents types de don.
À quoi dois-je spécialement faire attention dès maintenant ?
À partir de maintenant, nous vous prions de veiller aux points suivants:
- Annoncer toute nouvelle maladie et/ou opération urgente à votre interlocuteur ou interlocutrice de SRTS ou du DC SBSC.
- Discuter de vos projets de voyage dans des pays à risque, de paludisme par exemple, avec votre interlocuteur ou interlocutrice de SRTS ou du DC SBSC. Les vacances ordinaires dans des pays hors des zones à risque ne constituent pas un obstacle.
- Ne plus donner de sang.
Lorsque l’on trouve plusieurs donneuses ou donneurs potentiels, selon quels critères le choix s’opère-t-il ?
Lorsque plusieurs donneuses et donneurs entrent en ligne de compte, l’équipe chargée de la transplantation (= équipe soignant la receveuse ou le receveur) retient la meilleure donneuse ou le meilleuredonneur en fonction d’autres critères tels que l’âge, le sexe ou les marqueurs infectieux. Même s’il existe une compatibilité tissulaire entre la receveuse ou le receveur et vous, il peut donc arriver que le choix se porte sur un(e) autre donneuse ou donneur que vous-même.
Quand dois-je m’attendre au plus tôt à être sollicité(e) pour un don ?
Il peut s’écouler des semaines, voire plusieurs mois, entre la sollicitation pour le don et le don proprement dit. La raison en est notamment la complexité de la recherche ou des facteurs propres à la receveuse ou au receveur.
Dès le groupage de contrôle, vous restez en général réservé(e) à titre préventif pendant trois mois pour la receveuse ou le receveur.
Tant que vous n’êtes pas formellement sélectionné(e) comme donneuse ou donneur, c’est le SRTS ou le DC SBSC qui reste votre interlocuteur.
Si, à l’expiration de ce délai, vous n’avez pas été retenu(e) pour un don de cellules souches du sang, le SRTS ou le DC SBSC vous en informera par écrit. Dès ce moment, vous serez à nouveau disponible dans la banque mondiale de données et pourrez être requis(e) pour une autre personne malade. Il peut arriver qu’on vous sélectionne pour un don après l’expiration du délai de réservation.
4. Examen médical avant le don
Où les examens médicaux préalables se déroulent-ils ?
Les examens médicaux préalables au don ainsi que le prélèvement proprement dit se déroulent dans l’un des trois centres de prélèvement suisses sis dans les hôpitaux universitaires de Bâle, Genève ou Zurich.
Que se passe-t-il si je suis définitivement retenu(e) comme donneuse ou donneur ?
Votre service régional de transfusion sanguine (SRTS) ou le Donor Center de Swiss Blood Stem Cells (DC SBSC) prend à nouveau contact avec vous et vérifie si vous êtes toujours disposé(e) au don de cellules souches du sang.
Si tel est le cas, votre dossier est transmis au centre de prélèvement compétent, qui vous appellera par téléphone afin de fixer l’agenda et un rendez-vous pour l’examen médical. Pour lequel il faudrait prévoir une journée.
À partir de ce moment, c’est le centre de prélèvement concerné qui est votre interlocuteur en vue du don. Pendant toute la période de préparation, vous serez suivi(e) par un médecin ou un autre spécialiste qualifié. Les examens médicaux sont réalisés par un médecin qui ne traite pas simultanément la receveuse ou le receveur. Ce qui prévient tout conflit d’intérêt.
Au cours d’un entretien personnel, vous serez informé(e) en détail sur la préparation et la réalisation du prélèvement de cellules souches du sang. Vous aurez alors l’occasion de poser toutes vos questions et de clarifier tous vos doutes, incertitudes ou réserves éventuelles quant au don.
Un examen médical approfondi est requis pour protéger votre santé et celle de la receveuse ou du receveur ainsi que pour vérifier votre aptitude au don. À cet effet, vous remplirez à nouveau un questionnaire médical, répondrez à des questions sur vos antécédents médicaux et sur d’éventuels facteurs de risque, vous soumettrez à un examen clinique et à d’autres examens médicaux, tel un ECG, le cas échéant.
Dans le même temps, on vous fera une prise de sang pour les analyses de laboratoire prescrites, telles que:
- le dépistage des marqueurs infectieux (VIH, hépatites, herpès, autres virus)
- la détermination du groupe sanguin et d’autres analyses de laboratoire si nécessaire
Le don n’étant pas possible pendant la grossesse, un test de grossesse est effectué chez les femmes en âge de procréer.
Ces tests seront réalisés dans les trente jours précédant le don. Lorsque le don doit être reporté, certains de ces tests sont éventuellement répétés par sécurité.
Quand m’informe-t-on du type de don recommandé par les médecins ?
Lorsque vous êtes retenu(e) comme donneuse ou donneur et que le SRTS ou le DC SBSC vous contacte – mais au plus tard lors du premier contact avec le centre de prélèvement.
Les médecins chargés de la transplantation sélectionnent généralement le type de don le plus favorable au moment où ils décident de procéder à la transplantation.
En principe, une transplantation de cellules souches du sang peut être effectuée avec de la moelle osseuse ou des cellules souches périphériques. La sélection du type de don se fondera sur des raisons médicales en fonction de la maladie de la receveuse ou du receveur.
Vous avez naturellement le droit d’accepter ou de refuser le type de don proposé. L’équipe médicale décide finalement si le type de don que vous préférez peut-être accepté ou non pour la receveuse ou le receveur.
À quel moment dois-je m’engager fermement pour le don? Cette décision est-elle irrévocable ?
En principe, vous avez à tout moment le droit de revenir sur votre accord au don de cellules souches du sang. Une intervention médicale ne doit jamais avoir lieu contre la volonté de l’intéressé!
Une fois que l’examen médical a permis d’établir votre aptitude au don de cellules souches du sang, vous êtes prié(e) de confirmer votre consentement par écrit. D’un point de vue juridique, le prélèvement de cellules souches du sang constitue une intervention médicale. Vous devez donc attester au moyen de votre signature que vous avez compris de quoi il retourne et que vous consentez à cette intervention.
Si vous deviez changer d’avis après ce moment, vous n’en subiriez aucun inconvénient. Cependant, les conséquences peuvent s’avérer très graves, voire mortelles, pour la patiente ou le patient, si le traitement de conditionnement pour la greffe, à savoir une chimiothérapie et/ou une irradiation complète, a déjà débuté ou est terminé et que les cellules souches du sang ne peuvent pas être transfusées.
C’est pourquoi il importe de peser le plus tôt possible le pour et le contre quant au don avant de rendre une décision (contraignante).
Quel est le risque de voir un prélèvement être annulé au dernier moment par l’équipe chargée de la transplantation ?
Même si cela ne se produit que rarement, il convient toutefois de ne pas perdre de vue cette éventualité. En effet, certains donneuses et donneurs, qui se préparent intensément au don sur les plans physique et mental, sont déçus en cas d’annulation soudaine. Une annulation peut être provisoire ou définitive.
L’annulation d’un prélèvement peut être due à différents motifs, dont ceux-ci:
- L’état de santé de la patiente ou du patient s’est dégradé à un point tel qu’une transplantation est impossible au moment donné.
- La patiente ou le patient a réagi de manière étonnamment positive à des méthodes de traitement alternatives, ce qui rend la transplantation superflue.
Quand dois-je informer mon employeur sur la durée prévisible de mon incapacité de travail ?
Les dates de prélèvement sont discutées et fixées généralement lors de votre premier entretien téléphonique avec le centre de prélèvement. Il convient ensuite d’en informer l’employeur.
La durée d’une éventuelle incapacité de travail dépend du type de don.
voir chapitre «Le don de cellules souches du sang périphérique» / «Le don de moelle osseuse»
À qui et à quel moment dois-je signaler des modifications de mon état de santé ?
La receveuse ou le receveur court un risque considérable s’il/si elle est contaminé(e) par une maladie infectieuse qui se trouverait dans votre sang. Vous êtes instamment prié(e) de prendre contact sans délai avec votre interlocuteur ou interlocutrice du centre de prélèvement dans les cas suivants:
- vous devez planifier un voyage/séjour à l'étranger inattendu avant le don.
- vous tombez malade les jours précédant le don (p. ex. fièvre, refroidissement, toux, etc.) et/ou devez prendre de nouveaux médicaments.
- vous êtes en contact avec des maladies infectieuses dans votre environnement.
- vous devez entreprendre un traitement dentaire urgent avant le prélèvement de cellules souches du sang.
Il est important, lors d’évènements inattendus, y compris des accidents, d’informer immédiatement votre interlocuteur du centre de prélèvement. Dans certains cas, il peut arriver qu’une transplantation doive être reportée en raison d’une maladie de la donneuse ou du donneur afin de ne mettre en danger ni le la donneuse ou le donneur ni la receveuse ou le receveur.
5. Le don de cellules souches du sang périphérique
Comment se déroule un don de cellules souches périphériques ?
Cinq jours avant le prélèvement de cellules souches périphériques (Peripheral Blood Stem Cells, PBSC) débute la mobilisation des cellules souches du sang avec la première injection de facteurs de croissance.
Le prélèvement se déroule dans le centre de prélèvement compétent (Bâle, Genève ou Zurich), demande une journée et est en principe réalisé en ambulatoire.
Du sang vous est prélevé à l’aide d’un cathéter veineux et est acheminé vers un séparateur de cellules, dans lequel une centrifugeuse retient les cellules souches du sang, collectées dans une poche. Le sang restant vous est ensuite réinjecté par un autre cathéter veineux. Ce type de prélèvement s’appelle aphérèse. Il faut entre trois et six heures pour collecter le nombre souhaité de cellules souches du sang.
Combien de temps dure le séjour dans le centre de prélèvement ?
Peu après le prélèvement, vous pouvez quitter le centre, pour autant naturellement qu’aucune complication ne soit survenue et que vous vous sentiez bien. Mais il faudrait quand même prévoir une journée complète de séjour au centre.
Combien de temps durera vraisemblablement mon incapacité de travail ?
Même si le prélèvement se déroule comme prévu en ambulatoire et sans problème, votre capacité de travail pourra être légèrement diminuée juste après. Dans la mesure où une certaine fatigue peut se faire sentir pendant quelques jours après le prélèvement, il faut prévoir une incapacité de travail de deux à trois jours selon les contraintes physiques de l’emploi exercé.
Pourquoi faut-il administrer des facteurs de croissance avant le don ?
Le sang de toute personne contient certes des cellules souches hématopoïétiques mais pas suffisamment pour une transplantation. C’est pourquoi, cinq jours avant le don proprement dit, on commence à administrer des facteurs de croissance (Granulocyte Colony-Stimulation Factor, G-CSF) pour mobiliser les cellules souches du sang afin que celles-ci se multiplient dans la moelle osseuse et circulent ensuite dans le sang périphérique.
Les G-CSF sont des médicaments qui s’administrent une ou deux fois par jour par injection sous-cutanée, par exemple dans la cuisse. Ces injections ne doivent pas impérativement se faire dans le centre de prélèvement mais peuvent l’être dans un autre établissement médical, par votre médecin de famille ou par vous-même. Toutefois, la première injection doit être effectuée sous surveillance médicale à titre de mesure de précaution, en raison de très rares réactions allergiques déjà survenues. La première injection sera organisée pour vous par l’équipe du centre de prélèvement.
À quels risques et effets secondaires possibles faut-il s’attendre avec les facteurs de croissance ?
L’injection de facteurs de croissance peut entraîner des symptômes de type grippal, comme la fièvre, des maux de tête, des douleurs dans les membres ainsi qu’une grande fatigue. Il faut noter que ces symptômes peuvent fortement varier d’une personne à l’autre. L’administration d’analgésiques simples, que le centre de prélèvement vous donnera, les améliorent beaucoup. De plus, ils disparaissent rapidement après le prélèvement. Les injections peuvent en outre provoquer de petits hématomes (accumulation de sang) transitoires aux points d’injection.
On ne peut exclure totalement un risque de thrombose ou d’embolie (en particulier en cas de prédisposition existante). Des effets négatifs ont également été mis en évidence chez les personnes présentant une maladie inflammatoire ou auto-immune, chronique. C’est pourquoi de telles maladies, si connues, sont considérées comme des facteurs d’exclusion pour le don. Dans des cas rarissimes, il s’est produit une rupture de la rate.
Cependant, au vu des connaissances actuelles, on peut estimer le risque d’effets secondaires à long terme comme minime.


Qu’entend-on par biosimilaires et dans quelles circonstances sont-ils administrés ?
Des biosimilaires, produits semblables aux produits biologiques originaux, sont autorisés en Suisse depuis quelques années. Les biosimilaires sont administrés toujours plus fréquemment à la place des facteurs de croissance originaux.
Quand est-il nécessaire d’administrer du Plerixafor ?
Le Plerixafor est utilisé pour mobiliser les cellules souches du sang lorsqu’une mobilisation antérieure à l’aide de G-CSF/biosimilaires n’a pas libéré suffisamment de cellules souches du sang. Le Plerixafor permet alors, grâce à un autre mécanisme d’action, de faire circuler davantage de cellules souches du sang depuis la moelle osseuse jusque dans le sang périphérique.
Quels risques et effets secondaires le Plerixafor et les biosimilaires sont-ils susceptibles d’entraîner ?
Les effets secondaires et risques connus s’apparentent à ceux des facteurs G-CSF, c-à-d. des symptômes de type grippal comme la fièvre, des maux de tête et des douleurs dans les membres ainsi que de la fatigue. Peuvent aussi survenir des nausées et de la diarrhée.
Cela fait des années que les biosimilaires et le Plerixafor sont autorisés par Swissmedic, l’autorité suisse d’autorisation et de contrôle des médicaments, pour la mobilisation des cellules souches du sang. De nombreuses études ont démontré la sécurité et la qualité de ces préparations tant pour les patientes et patients que pour les donneuses et donneurs.
Transfusion CRS Suisse tient à assurer la qualité et la sécurité de tous les produits utilisés dans le cadre du prélèvement. C’est pourquoi un examen adapté en conséquence sera effectué à chaque contrôle de suivi après l’administration de Plerixafor.
voir chapitre «Suivi après le don»
À quels risques et effets secondaires possibles doit-on s’attendre avec l’aphérèse ?
Avant, pendant et après l’aphérèse, vous serez étroitement suivi(e) et examiné(e) pour prévenir au possible tout risque ou effet secondaire.
Les effets secondaires possibles sont des hématomes ou, rarement, des infections ou des inflammations veineuses (phlébite) aux points de ponction.
Pendant l’aphérèse, il faut diluer brièvement le sang dans l’appareil. La substance utilisée pour ce faire, le citrate, peut provoquer des effets secondaires, tels qu’un fourmillement dans les lèvres ou à la pointe des doigts ou, plus rarement, des crampes musculaires. C’est pourquoi on vous administrera du calcium à titre préventif pendant l’aphérèse.
Quels préparatifs dois-je entreprendre ?
Votre interlocutrice ou interlocuteur du centre de prélèvement vous informera à temps et en détail sur les préparatifs requis.
Comme vous resterez étendu(e) pendant toute la durée du prélèvement, soit entre trois et six heures, il serait judicieux:
- de prendre un léger en-cas avant le prélèvement proprement dit et boire de l’eau en quantité suffisante les jours précédant le prélèvement.
- d’emporter un smartphone, une tablette ou un portable avec écouteurs afin d’écouter de la musique, des livres audio ou de regarder des vidéos.
- de porter des vêtements amples et confortables.
Vous pouvez également demander à un(e) ami(e) ou parent(e) de vous accompagner. Toute aide ou distraction est utile.
À quelles situations particulières faut-il s’attendre ?
- Il arrive parfois que les facteurs de croissance ne permettent pas de mobiliser suffisamment de cellules souches du sang depuis la moelle osseuse jusque dans la circulation sanguine. Si trop peu de cellules souches du sang sont collectées au cours de l’aphérèse, il faut répéter celle-ci le lendemain. Dans de très rares cas, il faut même procéder à une troisième aphérèse, voire à un prélèvement de moelle osseuse.
- Parmi les examens préalables figure l’inspection de vos veines dans les avant-bras. Si vos veines périphériques ne se prêtent pas à la collecte à l’aide de l’appareil d’aphérèse, il faudra poser un cathéter central pour le prélèvement. Au cas où cette intervention s’avèrerait nécessaire, on vous demandera tout d’abord votre consentement. La pose d’un cathéter dans la veine cave supérieure est une intervention de routine qui est réalisée sous anesthésie locale et n’entraîne que rarement des complications (p. ex. infection au point de piqûre ou lésion des poumons). Pour s’assurer de la bonne pose du cathéter et écarter toute lésion pulmonaire, une radiographie du thorax est effectuée systématiquement après sa pose.
Il est prévu que vous séjourniez à l’hôpital tant que le cathéter central reste posé dans la veine, et ce pour réduire au possible les risques. Si le cathéter central doit être placé la veille du prélèvement, il vous faudra passer la nuit à l’hôpital.
La collecte de cellules souches du sang par le cathéter central se déroule de manière analogue au prélèvement depuis les veines périphériques. Le cathéter est retiré après la collecte des cellules souches du sang. Par sécurité, il vous faudra encore rester entre une et deux heures à l’hôpital.
À quoi dois-je faire attention les premiers jours suivant le don ?
Aucune règle particulière ne s’applique ici. La grande majorité des donneuses et donneurs de cellules souches périphériques ne se ressentent aucunement du don.
Des dispositions particulières s’appliquent aux personnes qui pratiquent une profession, des loisirs ou des activités physiques dangereux.
Professions: conductrice ou onducteur de train, de camion, de bus, d’engins de chantier, de grue, pilote d’avion, personne devant grimper sur des échelles ou des échafaudages, plongeuse ou plongeur.
Loisirs: plongée sous-marine, escalade, parapente, pilotage d’avion et de planeur, course automobile ou de moto.
Les personnes exerçant de tels emplois ou loisirs ou d’autres activités très éprouvantes doivent se renseigner au préalable auprès du centre de prélèvement.
Que se passe-t-il si je me sens mal après le don ?
Si vous ressentez des troubles inattendus ou inquiétants dans les premiers jours suivant le don, prenez contact au plus vite avec votre interlocutrice ou interlocuteur du centre de prélèvement, qui organisera les examens médicaux nécessaires. Le suivi médical sera alors assuré par le centre de prélèvement jusqu’à votre rétablissement complet.
6. Le don de moelle osseuse
Comment un don de moelle osseuse se déroule-t-il ?
Le prélèvement de moelle osseuse a lieu sous anesthésie générale et est réalisé par des spécialistes. La veille du don, vous entrez au centre de prélèvement compétent de Bâle, Genève ou Zurich. L’anesthésiste vous examine et discute de l’anesthésie avec vous, si cela n’a pas déjà été fait lors de l’examen médical.
La moelle osseuse liquide est ponctionnée à l’aide d’une seringue en plusieurs endroits de la crête iliaque. Le prélèvement dure généralement entre une heure et demie et deux heures.
La moelle osseuse se régénère intégralement en quelques semaines.
Combien de temps le séjour hospitalier dure-t-il ?
Le séjour hospitalier dure généralement trois jours et deux nuits. Vous y entrez la veille de l’intervention et en sortez le lendemain, pour autant naturellement qu’aucun problème se soit détecté lors de l’examen médical subséquent et que vous vous sentiez bien.
Vous serez hospitalisé(e) en section commune.
Combien de temps durera vraisemblablement mon incapacité de travail ?
Si le prélèvement se déroule comme prévu et sans problème, votre capacité de travail sera diminuée pendant quelques jours. Toutefois, la fatigue et les douleurs aux points de ponction peuvent se faire sentir pendant un certain temps. Il faut prévoir une incapacité de travail de trois à dix jours selon les contraintes physiques de l’emploi exercé.
Quels risques et effets secondaires possibles le don de moelle osseuse entraîne-t-il ?
Avant, pendant et après le don, vous serez étroitement suivi(e) et examiné(e) pour détecter au plus tôt tout risque et prévenir au possible tout effet secondaire.
Comme le prélèvement de moelle osseuse serait douloureux sans anesthésie, une anesthésie générale s’impose. Le risque de complication mortelle lors d’une anesthésie générale peut être considéré comme extrêmement faible aujourd’hui.
Après l’anesthésie générale, il arrive que l’on ressente des nausées.
Les risques possibles sont des hématomes aux points de ponction. En outre, il existe un risque d’infection, comme pour toute incision.
Après le prélèvement, il est possible que vous éprouviez des douleurs aux points de ponction pendant quelques jours en position assise, en montant des escaliers et lors de travaux physiques. Ces douleurs sont atténuées par des analgésiques légers.
Si vous pratiquez des activités physiques éprouvantes dans les deux à trois semaines qui suivent, il est possible que vous ressentiez des douleurs de type rhumatismal. La sensibilité à la douleur peut néanmoins fortement varier d’une personne à l’autre. Ici également il est conseillé de prendre des analgésiques. Il est possible également que vous éprouviez une fatigue pendant quelque temps.


Pourquoi procède-t-on parfois auparavant à un prélèvement de sang en vue d’une transfusion autologue ?
Le prélèvement de moelle osseuse fait perdre une certaine quantité de sang: 10 à 20 % du volume sanguin total, soit jusqu’ à 1,3 litre de mélange sang-moelle osseuse. C’est pourquoi, dans certains cas, l’on procède à un prélèvement de sang qui pourra vous être redonné après le prélèvement de moelle si nécessaire.
Que dois-je emporter à l’hôpital ?
Votre interlocutrice ou interlocuteur du centre de prélèvement vous informera à temps et en détail sur les préparatifs requis.
Emportez les objets personnels usuels comme pour un autre séjour hospitalier de courte durée, par exemple:
- les articles de toilette personnels;
- de la lecture;
- un smartphone, une tablette ou un portable avec écouteurs afin d’écouter de la musique, des livres audio ou de regarder des vidéos;
- éventuellement un coussin pour le retour à la maison en voiture afin de ménager les points de ponction douloureux dans le bassin ainsi que des vêtements amples et confortables (survêtement p. ex.);
- Il est conseillé de ne pas emporter de bijou (bague, etc.) ni objet de valeur à l’hôpital.
À quoi dois-je faire attention les premiers jours suivant le don de moelle osseuse ?
Vos interlocutrices ou interlocuteurs du centre de prélèvement discuteront en temps voulu avec vous des comportements conseillés dans votre cas. Voici les recommandations s’appliquant en général:
- Il n’est pas recommandé de conduire soi-même après le séjour hospitalier. De plus, selon votre état, un trajet dans les transports publics pourrait se révéler trop pénible. Organisez donc au préalable le trajet de retour de l’hôpital, idéalement avec un proche qui vous ramène en voiture à la maison ou en taxi.
- Il est recommandé d’observer un ou deux jours de repos à la maison avant de reprendre le travail, parfois plus longtemps, par exemple si le travail est éprouvant physiquement.
- En règle générale: évitez les gros efforts physiques dans les premiers jours après le don!
- Les jours suivant le don, surélevez vos jambes aussi souvent que possible, ménagez-vous et évitez au possible les mouvements et activités douloureux, comme monter les escaliers ou se pencher en avant.
- Prenez les médicaments prescrits (p. ex. compléments de fer) et les analgésiques prescrits avant que les douleurs ne deviennent trop fortes.
- Pendant une ou deux semaines, vous serez plus fatigué(e) qu’en temps normal. Il faut en tenir compte, par exemple pour la conduite automobile.
- Aucune restriction n’est formulée pour la reprise d’activités sportives normales quelques jours après le don. Cependant, les sportifs de haut niveau devraient cesser l’entraînement pendant au moins une semaine.
Des dispositions particulières s’appliquent aux personnes qui pratiquent une profession, des loisirs ou des activités physiques dangereux.
- Professions: conductrice ou conducteur de train, de camion, de bus, d’engins de chantier, de grue, pilote d’avion, personne devant grimper sur des échelles ou des échafaudages, plongeuse ou plongeur.
- Loisirs: plongée sous-marine, escalade, parapente, pilotage d’avion et de planeur, course automobile ou de moto.
Les personnes exerçant de tels emplois ou loisirs ou d’autres activités très éprouvantes doivent se renseigner au préalable auprès du centre de prélèvement.
Que se passe-t-il si je me sens mal après le don ?
Si vous ressentez des troubles inattendus ou inquiétants dans les premiers jours suivant le don, prenez contact au plus vite avec votre interlocutrice ou interlocuteur du centre de prélèvement, qui organisera les examens médicaux nécessaires. Le suivi médical sera alors assuré par le centre de prélèvement jusqu’à votre rétablissement complet.
7. Le don de lymphocytes (Donor Lymphocyte Infusion, DLI)
Que dois-je comprendre sous le terme de DLI ?
Les lymphocytes sont un sous-groupe des globules blancs. Les lymphocytes d’une donneuse ou d’un donneur constituent une thérapie efficace pour les patientes et patients présentant les premiers signes de récidive après une transplantation allogénique de cellules souches du sang ou lorsqu’il existe un risque de rejet du transplant. La DLI renforce le système immunitaire de la receveuse ou du receveur afin de détruire les éventuelles cellules cancéreuses nouvellement apparues.
Les donneuses et donneurs qui ont déjà donné la moelle osseuse ou les cellules souches périphériques pour une patiente ou un patient peuvent, dans certains cas, être sollicités pour un don de lymphocytes.
Third-Party Donor – de quoi s’agit-il ?
Dans de rares cas, des donneuses et donneurs enregistrés qui n’ont encore jamais donné leurs cellules souches du sang se voient solliciter pour un don de lymphocytes. Cela pourrait se produire après une transplantation lorsque la patiente ou le patient ne parvient pas à combattre une infection virale en raison de son système immunitaire affaibli et que sa donneuse ou son donneur de cellules souches du sang n’est pas disponible pour une DLI ou que ses cellules n’offrent pas l’immunité requise. Cette forme de don de lymphocytes ou cette personne est nommée donneuse tierce/donneur tiers ou Third-Party Donor.
Comment se déroule un don de lymphocytes ?
L’aptitude au don de la donneuse ou du donneur doit être déterminée avant un prélèvement de lymphocytes. Cela se fait à l’aide des mêmes examens medicaux que ceux menés avant un don de cellules souches périphériques.
Le prélèvement de lymphocytes de donneuse ou de donneur se déroule comme un don de cellules souches périphériques par aphérèse dans l’un des centres suisses de prélèvement. Dans ce cas, on prélève essentiellement les lymphocytes. Aucune stimulation médicamenteuse préalable n’est nécessaire, car les lymphocytes mûrs circulent en quantité suffisante dans le sang.
En outre, la collecte a toujours lieu en ambulatoire et dure entre deux et quatre heures. En règle générale, les donneuses et donneurs peuvent reprendre le travail le lendemain de leur don.
Les lymphocytes d’une donneuse et d’un donneur sont la plupart du temps congelés (cryoconservés) par portion et administrés au patient ou à la patiente par étape sous perfusion.
Dois-je m’attendre à des risques et effets secondaires ?
Comme il n’y a pas d’administration de facteurs de croissance, les effets secondaires sont minimes et limités aux possibles complications déjà évoquées de la ponction veineuse et de l’aphérèse. La donneuse ou le donneur peut éventuellement se sentir fatigué(e) et abattu(e).
8. Suivi après le don (FollowUp)
De quelle manière et par qui mon suivi est-il assuré après le don ?
En vertu de la loi et de l’ordonnance sur la transplantation, il est prescrit légalement que tous les donneuses et donneurs de moelle osseuse, de cellules souches du sang périphérique et de lymphocytes (DLI) en Suisse bénéficieront d’un suivi régulier. Depuis 2017, le suivi (FollowUp) s'étend sur dix ans après le don. Les contrôles de suivi relèvent de Transfusion CRS Suisse.
Dans les sept à dix jours suivant le don, le centre de prélèvement prendra contact avec vous pour s’enquérir de votre santé et bien-être.
Le premier contrôle de suivi a lieu un mois après le don, généralement dans le centre de prélèvement. Il comprend un questionnaire ciblé à remplir et une prise de sang pour vérifier la formule sanguine. Après un prélèvement de moelle osseuse, le médecin procède en sus à un examen physique, avant tout pour évaluer la guérison des points de ponction.
Après un prélèvement de DLI, un contrôle de la formule sanguine est à nouveau effectué au bout d’un an. Si du Plerixafor a été administré pour la mobilisation, la formule sanguine est vérifiée lors de chaque contrôle de suivi.
Les contrôles de suivi ultérieurs se déroulent sous forme de questionnaire à remplir à cette fréquence:
- à six mois (contact téléphonique),
- un an et deux ans après le don,
- puis tous les deux ans jusqu’à dix ans après le don.
Le questionnaire vous est envoyé par Swiss Blood Stem Cells de Transfusion CRS Suisse. Vous avez le droit de refuser les contrôles de suivi ultérieurs et pouvez le stipuler expressément sur le questionnaire.
Vos données de suivi sont collectées sous forme pseudonymisée en vue d’évaluations futures (remplacement de votre nom par une combinaison de plusieurs chiffres).
La procédure de suivi est intégralement relancée après chaque nouveau don.
En cas de problème, puis-je demander à recourir au médecin de mon choix (indépendant) ?
Bien entendu, si tel est votre souhait. Prenez alors contact avec l’équipe de Swiss Blood Stem Cells de Transfusion CRS Suisse chargée du suivi et expliquez votre requête.
En quoi consiste le Donor Advisory Board ?
Lors du prélèvement de cellules souches du sang, vous avez vécu des expériences qui sont importantes et utiles pour le développement de Swiss Blood Stem Cells. C’est la raison pour laquelle un comité consultatif de donneuses et donneurs – le Donor Advisory Board (DAB) – a été fondé en 2015. Celui-ci réunit des personnes de toutes les régions linguistiques du pays et est coordonné par Transfusion CRS Suisse.
Souhaiteriez-vous, après votre don, collaborer activement au DAB et partager votre point de vue personnel avec d’autres donneuses et donneurs ainsi qu’avec des professionnels des secteurs de la médecine, de la recherche, de l’éthique et du droit? Il vous suffit d’en informer votre interlocutrice ou interlocuteur pour le suivi de Swiss Blood Stem Cells. Dans l'année suivant votre don, vous recevrez un e-mail contenant des informations sur la coopération au sein du DAB.
9. Informations supplémentaires importantes
Dans quelle mesure mes données personnelles sont-elles protégées dans le registre ?
Transfusion CRS Suisse est soumis à la législation suisse, en l'occurrence à la loi et à l’ordonnance sur la transplantation ainsi qu'à la loi sur la protection des données. Vos données sont traitées en toute confidentialité et utilisées sous une forme pseudonymisée à l’échelle nationale et internationale, c’est-à-dire également dans des pays qui ne disposent pas d’une législation sur la protection des données comparable à celle de la Suisse et qui ne garantissent pas un niveau de sécurité équivalent.
Ni les centres de transplantation ni les partenaires étrangers ne connaissent votre identité. Seuls votre identifiant de donneur, votre date de naissance, votre sexe, votre groupe sanguin et les informations médicales importantes pour la transplantation sont communiqués. Ces données sont déterminantes pour la sélection de la donneuse ou du donneur la/le plus approprié(e) et, de ce fait, pour la receveuse ou le receveur.
Que fait-on des échantillons de sang que l’on m’a prélevés ?
Quelques échantillons de sang seront conservés à long terme après le prélèvement pour répondre aux éventuelles questions médicales qui se poseraient par la suite au sujet de cette transplantation et qui présentent une importance primordiale pour la receveuse ou le receveur.
Quelles sont pour moi les conséquences des «tests génétiques» ?
Après la transplantation, la receveuse ou le receveur se soumet à des analyses génétiques spécifiques permettant de vérifier la croissance des nouvelles cellules souches du sang ou de détecter au plus vite une éventuelle réapparition de la maladie. Les résultats ainsi obtenus peuvent avoir un impact pour la donneuse ou le donneur.
Dans le cadre de l'examen préalable, vous avez la possibilité de sélectionner les cas dans lesquels vous souhaiteriez être informé/e. De plus amples informations à ce sujet vous seront fournies lors de l'examen médical.
Suis-je susceptible d’être sollicité(e) pour d’autres dons de cellules souches du sang ?
Si des complications surviennent chez la receveuse ou le receveur après la transplantation de cellules souches du sang, il est possible que l’équipe médicale décide de procéder à une nouvelle transplantation. Dans ce cas, vous pourriez être sollicité(e) pour un deuxième don – de moelle osseuse ou de cellules souches périphériques – ou pour un don de lymphocytes (DLI).
C’est pourquoi, après un prélèvement de cellules souches du sang, vous restez spécifiquement réservé(e) pendant cinq ans pour la receveuse ou le receveur concerné(e).
À combien de dons au maximum puis-je être appelé(e) ?
Aujourd’hui, les risques présentés par les deux formes de don sont jugés comparables. Cependant, par souci de protection de la donneuse et du donneur, une donneuse ou un donneur ne peut se soumettre à plus de trois prélèvements au total, soit deux prélèvements de cellules souches périphériques et un prélèvement de moelle osseuse ou deux prélèvements de moelle osseuse et un prélèvement de cellules souches périphériques.
Le nombre de dons n’est pas limité pour les dons de lymphocytes (DLI).
Les donneuses et donneurs de cellules souches du sang peuvent, s’ils le souhaitent, rester inscrits au registre après le don et à l’issue du délai de réservation afin éventuellement de redonner leurs cellules pour une autre patiente ou un autre patient.
Que se passe-t-il si je ne veux plus être donneuse ou donneur ?
Vous êtes naturellement libre en tout temps de vous retirer du registre des donneuses et donneurs.
Lors du contrôle de suivi à quatre ans, Swiss Blood Stem Cells de Transfusion CRS Suisse vous demandera si vous souhaitez rester inscrit(e) comme donneuse ou donneur au registre à l’issue du délai de réservation.
Arrive-t-il que l’on prélève trop de cellules souches du sang? Qu’en fait-on ?
Il peut arriver que l’on ait collecté davantage de cellules souches du sang que ne le requiert la transplantation ou que les cellules souches du sang ne puissent être transplantées au moment prévu, par exemple en cas de complications inattendues chez la receveuse ou le receveur. Si tel est le cas, le produit peut être congelé dans de l’azote liquide (cryoconservation) en vue d’une utilisation ultérieure pour cette seule receveuse ou ce seul receveur.
La cryoconservation de l’intégralité du produit de cellules souches du sang n’est possible qu’avec votre accord écrit. Dans ce cas, le centre de prélèvement vous demandera votre consentement.
Que fait-on de mes cellules souches du sang si elles ne sont pas transplantées ?
Il arrive, dans de très rares cas, que les cellules souches du sang prélevées ne puissent pas être utilisées aux fins prévues, soit exclusivement le traitement de la patiente ou du patient désigné(e), en raison par exemple de graves complications rendant la transplantation impossible. Les cellules souches du sang déjà prélevées doivent alors être éliminées, sauf si vous avez donné votre accord écrit explicite à ce que vos cellules souches du sang soient utilisées à des fins de recherche.
Que signifie concrètement l’anonymat ?
À l’instar du don de sang, une donneuse ou un donneur et une receveuse ou un receveur de cellules souches du sang n’ont pas le droit de se connaître en Suisse. Toutefois, depuis le 1er avril 2013, un échange écrit unique est autorisé entre la receveuse et le receveur et la donneuse ou le donneur. De la sorte, la donneuse et le donneur peut exprimer ses vœux de guérison à la receveuse ou au receveur et la receveuse ou le receveur peut formuler ses remerciements à «sa/son» donneuse/donneur.
Cet échange passe par l’intermédiaire de Swiss Blood Stem Cells et repose sur l’anonymat de la receveuse ou du receveur et de la donneuse et et du donneur. Cela signifie que la correspondance ne doit contenir aucune indication permettant d’identifier la personne. Swiss Blood Stem Cells de Transfusion CRS Suisse vérifie la correspondance dans ce sens avant l’expédition.
Il faut alors veiller aux points suivants:
- aucune mention de nom, de provenance (lieu, pays, etc.), d’initiale ou d’âge;
- pas de photo, cadeau, carte postale locale;
- aucune donnée de contact ou requête de réponse.
Important: Il convient de relever que chaque pays applique sa propre réglementation en matière d’anonymat. Il peut donc s’ensuivre que la correspondance ne soit pas transmise.
Qu’implique l’anonymat pour la protection de la donneuse ou du donneur ?
En raison de la règle de l’anonymat qui s’applique en Suisse, la donneuse ou le donneur ne peut formuler aucune prétention à l’encontre de la receveuse ou du receveur, de sa famille ou des médecins traitants. Par ailleurs, on ne peut poser d’exigence supplémentaire à la donneuse ou au donneur ni exercer aucune pression sur elle ou lui, notamment en vue d’un nouveau don.
Quel est le rapport entre le système HLA et le don de plaquettes ?
Certains patientes et patients qui ont déjà reçu beaucoup de transfusions de plaquettes sanguines développent des anticorps contre certains groupes tissulaires. Généralement, il s’agit de patientes et patients cancéreux, souvent des leucémiques, qui nécessitent alors des plaquettes sanguines d’une donneuse et d’un donneur possédant des caractéristiques tissulaires compatibles afin de prévenir la destruction des plaquettes administrées et par là les hémorragies.
Ayant subi un groupage HLA, les donneuses et donneurs de cellules souches du sang peuvent aussi être pris en considération pour un don de plaquettes sanguines. Il est donc possible que vous soyez sollicité(e) pour un tel don, si vous avez accepté cette possibilité dans votre déclaration de consentement à l’enregistrement comme donneuse et donneur. Vous restez naturellement libre en tout temps d’accepter ou de refuser un tel don.
Quand puis-je donner du sang après un don de cellules souches du sang ?
Après un don de moelle osseuse, de cellules souches périphériques ou de lymphocytes (DLI), vous êtes suspendu(e) du don de sang pendant un an.
10. Assurances et frais
Dois-je prendre des congés pour le séjour hospitalier ?
Informez à l’avance votre hiérarchie de la situation et de votre disposition au don de cellules souches du sang. La question de savoir si votre employeur vous déduira des jours de vacances ou non dépend des directives internes à votre entreprise. Souvent cependant, les employeurs se montrent solidaires et offrent les jours non ouvrés à titre de «prestation d’aide humanitaire». Il va de soi que le centre de prélèvement est disposé à vous rédiger le certificat approprié. Vous faire porter malade ne serait pas correct sur le plan du droit du travail.
Qui prendra en charge la perte de gain si mon employeur ne le fait pas ?
Si votre employeur s’y refuse, il faut lui demander un certificat du montant de la perte de gain. Dans un tel cas ainsi que pour les indépendants, c’est Swiss Blood Stem Cells qui l’assume.
Qui finance les examens médicaux, le séjour hospitalier et mes dépenses ?
Le séjour hospitalier et tous les examens médicaux liés au don de cellules souches du sang sont directement facturés à la caisse-maladie de la receveuse ou du receveur.
Les frais occasionnés par le groupage du contrôle vous seront remboursés par le DC SBSC sur présentation des justificatifs.
Les dépenses qui vous incombent à cause du don de cellules souches du sang sont prises en charge par Swiss Blood Stem Cells de Transfusion CRS Suisse sur présentation des justificatifs. Vous sont remboursés tous les frais de déplacement de même que les frais de garde d’enfant. Le formulaire pour le décompte des frais liés au don vous sera remis par votre interlocutrice ou interlocuteur du centre de prélèvement. Vous voudrez bien le renvoyer dûment rempli et accompagné des justificatifs à Swiss Blood Stem Cells afin de vous faire rembourser.
Quelle est ma couverture d’assurance en cas de complication ?
Les complications imprévisibles du don de cellules souches du sang ont beau être rarissimes, vous n’en êtes pas moins assuré(e) contre les risques suivants:
- par votre assurance-accidents obligatoire pour les accidents survenant pendant les trajets entre votre domicile et le centre de prélèvement.
- par un forfait de suivi pour les conséquences médicales du prélèvement et des examens médicaux complémentaires qui y sont liés, et ce jusqu’à la fin du traitement requis.
- par le centre de prélèvement en cas d’invalidité ou de décès suite à des incidents liés au prélèvement et annoncés dans les douze mois suivant le don.
Puis-je demander une rémunération pour mon don ?
Le don de moelle osseuse, de cellules souches du sang périphérique et/ou de lymphocytes tout comme la transplantation sont régis par des directives éthiques internationales qui n’autorisent aucune incitation financière. Le don repose intégralement sur les principes de gratuité et de solidarité et ne donne droit à aucune prétention ni contrepartie pécuniaire.
11. Receveuses et receveurs de cellules souches du sang
Quelles maladies requièrent une transplantation de cellules souches du sang ?
La transplantation de cellules souches du sang répond à des indications clairement définies sur les plans national et international. Dans la plupart des cas, il s’agit de troubles graves et potentiellement mortels de la formation de cellules souches du sang, comme
- la leucémie: ou cancer du sang. Les leucémies sont des troubles graves de la régulation de l’hématopoïèse. Des globules blancs dégénérés se reproduisent de manière incontrôlée. Cette multiplication des globules blancs (cellules leucémiques) empêche par conséquent la formation des globules rouges et des plaquettes sanguines également générés dans la moelle osseuse. Il s’ensuit que trop peu de globules sanguins sains se forment. La personne leucémique est très affaiblie par la carence en globules rouges, ou anémie. De par le manque de plaquettes sanguines, la patiente ou le patient présente un gros risque hémorragique et, comme les globules blancs dégénérés ne défendent plus l’organisme contre les infections, nombre de maladies infectieuses le menacent;
- le syndrome myélodysplasique;
- les lymphomes (cancer des ganglions lymphatiques);
- les troubles hématopoïétiques graves (anémie aplasique);
- les défauts immunitaires congénitaux: désignent un large éventail de maladies du système immunitaire ou du système hématopoïétique telles que les maladies immunitaires ou les maladies auto-immunes;
- les autres maladies sanguines, telle la thalassémie, qui dérèglent l’hématopoïèse;
ou des maladies suivantes:
- certaines maladies tumorales;
- les maladies métaboliques congénitales.
Quels sont les chances de voir une patiente ou un patient guérir grâce à mon don ?
Le traitement est couronné de succès chez 40 à 80 % des patientes et patients transplantés (jusqu’à 90 % chez les enfants). La durée de vie après une transplantation dépend de l’âge et de l’état de santé de la receveuse ou du receveur, du moment de la transplantation, du type de maladie ainsi que d’éventuelles complications.
Comment prépare-t-on la patiente ou le patient à une transplantation de cellules souches ?
La préparation médicale de la patiente ou du patient varie en fonction du type et du stade de la maladie. Elle vise en premier lieu à éliminer les cellules souches du sang malades et consiste en une chimiothérapie et/ou en une irradiation complète. Pendant et après ce traitement, l’organisme de la patiente ou du patient ne fabrique plus de cellules sanguines et ses défenses immunitaires sont quasiment nulles. C’est pourquoi la patient ou le patient doit rester en unité d’isolement.
Pourquoi la transplantation doit-elle succéder aussi rapidement au prélèvement ?
Le facteur temps joue ici un rôle central. Les cellules souches du sang ayant une durée de vie très courte, le prélèvement et la transplantation doivent être coordonnés de telle manière que les cellules prélevées soient transplantées sur la receveuse ou le receveur dans les 48 à 72 heures, même si des milliers de kilomètres séparent la donneuse ou le donneur de la receveuse ou du receveur.
Comment une transplantation se déroule-t-elle ?
Les nouvelles cellules souches du sang sont administrées à la patiente ou au patient en intraveineuse comme lors d’une transfusion sanguine. Les cellules souches du sang se dirigent automatiquement vers la moelle osseuse pour s’y fixer et s’y développer en différentes cellules sanguines. Après deux ou trois semaines, les nouveaux globules rouges et blancs et les plaquettes sanguines se mettent à circuler dans le sang de la receveuse ou du receveur.
Que se passe-t-il si l’organisme de la patiente ou du patient n’accepte pas les nouvelles cellules souches du sang ?
Après la transplantation, une série de complications peuvent freiner, voire empêcher, le processus de guérison:
- les nouvelles cellules souches du sang ne s’installent pas dans l’organisme de la patiente ou du patient ou ne se reproduisent pas suffisamment;
- le transplant est rejeté;
- les nouvelles cellules souches du sang rejettent l’organisme de la patiente ou du patient;
- la patiente ou le patient fait une récidive.
Du fait que le propre système immunitaire de la patiente ou du patien doit se restructurer, il peut survenir toute une série de complications, dont des infections.
Quand faut-il répéter la transplantation ?
Lorsque des complications surviennent chez la patiente ou le patient après la transplantation, l’équipe médicale décide, dans certains cas, de répéter la transplantation ou de demander une DLI.
Quels hôpitaux réalisent des transplantations de cellules souches du sang en Suisse ?
La transplantation de cellules souches du sang n’est effectuée que dans des hôpitaux spécialisés dans ce domaine. En Suisse, les transplantations allogéniques avec des donneuses et donneurs apparentés comme non apparentés se déroulent dans les hôpitaux universitaires de Bâle, Genève et Zurich ainsi qu’à l’hôpital pédiatrique de Zurich.
12. Organisations et partenaires
Qui est Transfusion CRS Suisse ?
Transfusion CRS Suisse est une institution intégrée dans la Croix-Rouge suisse (CRS) et a notamment pour mission de garantir l’approvisionnement du pays en produits sanguins.
Dans le secteur cellules souches du sang (Swiss Blood Stem Cells, SBSC) – deuxième mission principale –, Transfusion CRS Suisse a reçu le mandat de la Confédération d’assurer la gestion du registre des donneuses et donneurs de cellules souches du sang et de recruter les donneuses et donneurs de cellules souches du sang en Suisse, ce qui englobe la recherche et la mise à disposition de donneuses et donneurs dans le monde entier pour des patientes et patients de Suisse comme de l’étranger.
Les activités de Transfusion CRS Suisse sont-elles régies par un mandat légal ?
Transfusion CRS Suisse s’est vu remettre un mandat de prestations par l’Office fédéral de la santé publique (OFSP), et est en outre soumise à la loi suisse sur la transplantation et à l'ordonnance sur la transplantation.
Quelles sont les tâches essentielles de Transfusion CRS Suisse dans le domaine des cellules souches du sang ?
Transfusion CRS Suisse assume les missions suivantes:
- Recrutement des donneuses et donneurs de cellules souches du sang non apparentés en Suisse
- Administration des données des donneuses et donneurs non apparentés et des unités de sang de cordon, figurant au registre des donneuses et donneurs de cellules souches du sang
- Recherche de donneuses et donneurs non apparentés ou d’unités de sang de cordon compatibles pour des patientes et patients de Suisse comme de l’étranger
- Coordination administrative des procédures concrètes de prélèvement/transplantation
- Suivi des donneuses et donneurs (apparentés et non apparentés) après les prélèvements = FollowUp
- Élaboration de prescriptions pour le secteur du don de cellules souches du sang
- Négociations politiques (p.ex. avec les autorités et les registres étrangers)
- Élaboration d’instruments de communication généraux, comme du matériel publicitaire ou d’information
La collaboration internationale est la pierre angulaire de la recherche d’une donneuse ou d’un donneur approprié(e) et de la mise à disposition du transplant.
Qui finance l’activité de Transfusion CRS Suisse dans le secteur des cellules souches du sang ?
L’exploitation du registre n’était couverte à ses débuts que par une aide financière externe, tout d’abord par le Laboratoire central de la Croix-Rouge suisse (CRS) puis par la Fondation humanitaire de la CRS.
Dans l’intervalle, Transfusion CRS Suisse a conclu des conventions tarifaires avec la plupart des assureurs-maladie pour l’indemnisation de ses activités. Les prestations fournies par Transfusion CRS Suisse pour des patientes et patients en Suisse sont désormais financées par les caisses-maladie, tandis que les prestations fournies pour des patientes et patients de l’étranger sont facturées à leurs registres nationaux respectifs.
Dans le domaine du recrutement de nouveaux donneuses et donneurs, Transfusion CRS Suisse dépend encore et toujours exclusivement de fonds de donatrices et donateurs.
L’organisation Transfusion CRS Suisse a-t-elle un but lucratif ?
Transfusion CRS Suisse ne recherche aucun profit d’aucune sorte. Cette organisation à but non lucratif ne vise pas à faire du bénéfice. En tant que société anonyme d’utilité publique, elle doit affecter tout excédent à des fins conformes à ses statuts.
Quelles tâches les services régionaux de transfusion sanguine et le Donor Center de Swiss Blood Stem Cells remplissent-ils dans ce domaine ?
Depuis 2009, Transfusion CRS Suisse dirige un centre des donneuses et donneurs, le Donor Center Swiss Blood Stem Cells, qui est notamment compétent dans les domaines suivants:
- le recrutement et l’enregistrement de nouveaux donneuses et donneurs de cellules souches du sang
- l’administration et la gestion des données des donneuses et donneurs
- la première prise de contact avec les donneuses et donneurs en vue des tests de compatibilité
- l’encadrement des donneuses et donneurs dans l’optique d’un éventuel don de cellules souches du sang
Les services régionaux de transfusion sanguine sont compétents dans les domaines suivants:
- l’encadrement des donneuses et donneurs dans l’optique des groupages de contrôle et d’un éventuel don de cellules souches du sang
- le recrutement de nouveaux donneuses et donneurs de cellules souches du sang
Qui est SBST ?
SBST (Swiss Blood Stem Cell Transplantation and Cellular Therapy) est l’organe médico-scientifique de référence en matière de transplantation et de don de cellules souches du sang et réunit tous les spécialistes de ces secteurs en Suisse. Intégré dans Transfusion CRS Suisse, SBST a pour tâches principales:
- L’élaboration de directives pour tous les centres suisses qui procèdent aux transplantations de cellules souches hématopoïétiques et/ou fournissent des prestations importantes dans ce domaine; cela couvre les champs ci-après:
- directives médicales
- directives sur la gestion de la qualité
- directives applicables au suivi des donneuses et donneurs, apparentés comme non apparentés, après un prélèvement de cellules souches du sang
- La qualification des centres suisses de prélèvement et de transplantation
- La saisie des données et l’évaluation statistique en matière de transplantation de cellules souches du sang, avant tout en ce qui concerne les patientes et patients
- L’information du public sur des thèmes médico-scientifiques
- La collaboration avec des sociétés spécialisées et des organisations faîtières nationales et internationales
- La coordination des activités de recherche au niveau national.
Quelles autres organisations sont également concernées?
Registres étrangers: Aujourd’hui, on compte près de 90 registres de donneuses et donneurs de cellules souches du sang dans le monde. Les données des différents registres nationaux sont transmises à une banque de données internationale sise aux Pays-Bas. Les chances de une donneuse/ un donneur compatible étant souvent très faibles, il faut lancer les recherches dans un éventail aussi large que possible, soit le monde entier.
WMDA (World Marrow Donor Association): L’organisation faîtière des registres de donneuses et donneurs de cellules souches du sang a son siège aux Pays-Bas. Elle a été fondée en 1988 dans le but de coordonner la recherche et la transmission de donneuses et donneurs volontaires au niveau international et de les effectuer selon des directives harmonisées. Tous les registres de donneuses et donneurs de cellules souches du sang sont membres de la WMDA, dont la Suisse. L’intégralité des membres de la WMDA observent des directives internationales unitaires.
EBMT (European Society for Blood and Marrow Transplantation): l’organisation faîtière des chercheurs européens sur le cancer et des centres de transplantation de cellules souches du sang assume des tâches scientifiques, médicales et sanitaires importantes ainsi que l’élaboration de normes de traitement de portée européenne.
JACIE: Tel est le nom de l’organisation européenne qui élabore les normes applicables au prélèvement et à la transplantation de cellules souches du sang en Europe. Elle inspecte les centres européens de prélèvement et de transplantation et les accrédite* conjointement avec les organisations nationales concernées, soit le SBST en Suisse.